
Articles, vidéos sur Tongkat Ali, Gingembre Noir, et Butea Superba
Articles, vidéos sur le sexe optimal
Articles sur les questions de santé
Traitement de la tuberculose
La tuberculose est une maladie bien documentée. Vous pouvez lire des informations à ce sujet sur de nombreux sites Web de santé grand public. La bactérie Mycobacterium tuberculosis en elle-même n'est pas un sujet controversé.
Mais le traitement l'est. Ce que les institutions de santé publique, de WHO au personnel soignant des villages, diffusent sur le traitement de la tuberculose est de la propagande.
La propagande est une information déformée. L'objectif peut être honorable : un recul mondial de la tuberculose. Mais les brochures visant à promouvoir l'adhésion aux régimes de traitement avec des déclarations telles que « La tuberculose, autrement mortelle, peut être guérie avec des antibiotiques » omettent les points importants de ce que cette « guérison » signifie pour de nombreux patients individuels : le bacille peut être supprimé, au moins temporairement, mais leur état de santé général sera pire après la chimiothérapie qu'il ne l'était avant la tuberculose non traitée.
Les médecins sont complaisants. Les médecins disposent de lignes directrices en matière de traitement, et celles-ci préconisent un traitement médicamenteux agressif de la tuberculose. Les médecins ne risqueront pas leur emploi ou leur autorisation d'exercer en conseillant aux patients qu'une chimiothérapie antituberculeuse peut leur être gravement préjudiciable.
La chimiothérapie immédiate est peut-être la meilleure solution pour la communauté et l'objectif d'éradication de la tuberculose, mais elle fait trop souvent du patient un pion sacrifié.
Si l'on veut savoir ce qui attend réellement ceux qui acceptent la chimiothérapie antituberculeuse, il faut lire la littérature scientifique. Les articles des revues scientifiques ne sont généralement pas de la propagande en faveur de l'éradication de la tuberculose, mais sont destinés à la communauté scientifique et à informer les médecins de la situation réelle.
La toxicité des médicaments antituberculeux
« La plupart des traitements actuels contre la tuberculose consistent en six à neuf mois de doses quotidiennes de quatre médicaments hautement toxiques pour les patients.
« Les traitements prolongés avec des effets secondaires sévères réduisent l'endurance physique et mentale des patients pendant la durée du traitement ».
Les quatre médicaments de première intention dans la chimiothérapie de la tuberculose sont : La rifampicine (Rifampicin), l'isoniazide, le pyrazinamide et l'éthambutol. Voici d'abord quelques commentaires de patients plutôt inoffensifs.
PourRifampin:
Pour Isoniazid:
La recherche scientifique sur les effets secondaires est plus effrayante.
Malheureusement, des troubles visuels graves, voire la cécité, sont des effets secondaires potentiels de l'éthambutol, mais aussi de l'isoniazide
La dose habituelle d'éthambutol est de 15mg/kg de poids corporel. La cécité peut survenir même à cette dose. À des doses de 100mg/kg de poids corporel, la cécité est presque une certitude.
« Nous décrivons le cas d'un homme de 43 ans qui a développé des signes et des symptômes de neuropathie optique bilatérale au cours d'un traitement à l'éthambutol. L'éthambutol a été initié à la dose de 15 mg/kg par jour. Trois mois plus tard, le patient a présenté une neuropathie des membres inférieurs, et deux semaines plus tard, il a développé une baisse de vision sévère et rapidement progressive... Les tests d'acuité visuelle effectués avant le début du traitement ont montré une vision de 20/20 dans les deux yeux et une vision normale des couleurs. L'examen ophtalmologique [après le traitement à l'éthambutol] a révélé une meilleure acuité visuelle corrigée de 20/200 pour l'œil droit et une capacité à compter les doigts à 4 pieds [1,2 mètre] pour l'œil gauche... Les manifestations de toxicité peuvent survenir jusqu'à 12 mois après le début du traitement ».
Voici ce que dit l'Académie américaine d'ophtalmologie à propos de l'éthambutol et de la cécité :
« La prévalence de la neuropathie optique induite par l'éthambutol (atteinte du nerf otique) chez les patients traités pour la tuberculose est estimée à 1 à 2 %. Selon l'Organisation mondiale de la santé (WHO), il y a environ 9,2 millions de nouveaux cas de tuberculose chaque année, dont 55 % prennent de l'éthambutol. Étant donné que l'incidence de la NEM est d'environ 1 à 2 % chez les patients traités, ces statistiques suggèrent qu'il pourrait y avoir jusqu'à 100 000 nouveaux cas de NEM par an. En outre, le risque d'EON dépend fortement de la dose. La prévalence estimée de l'EON pour des doses d'éthambutol de 15, 20, 25 et > 35 mg/kg par jour est respectivement de < 1 %, 3 %, 5-6 % et 18-33 %. Quel que soit le schéma posologique thérapeutique antimicrobien, il existe un risque variable et parfois idiosyncrasique [propre à chaque patient] d'EON et il n'y a donc pas de dose véritablement « sûre » pour l'EMB. Outre la dose d'éthambutol, les facteurs de risque d'EON comprennent l'âge supérieur à 65 ans et l'hypertension... La perte d'acuité visuelle peut varier de minime (20/25) à sévère (aucune perception de la lumière) et la sévérité de la perte visuelle au début est souvent légère et insidieuse... Enfin, de nombreux rapports de cas ont identifié l'isoniazide, un autre traitement de première ligne contre la tuberculose, comme une cause de neuropathie optique similaire à l'EON. Par conséquent, les patients prenant de l'éthambutol en association avec de l'isoniazide peuvent être exposés à un risque accru de perte visuelle ».
Les médicaments antituberculeux de deuxième intention à base d'aminoglycosides sont toxiques pour l'ouïe humaine.
« Soixante-quatre patients ont reçu des médicaments antituberculeux de deuxième intention à base d'aminoglycosides. Ils ont été répartis en trois groupes : groupe I, 34 patients utilisant l'amikacine, groupe II, 26 patients utilisant la kanamycine et groupe III, 4 patients utilisant la capréomycine. Parmi eux, 18,75 % des patients ont développé une perte auditive neurosensorielle dans les hautes fréquences et 6,25 % dans les fréquences vocales. Tous les patients ont été revus environ un an après l'arrêt des aminoglycosides et toutes les pertes auditives étaient permanentes sans amélioration du seuil.
https://bmcearnosethroatdisord.
« Un total de 42 patients sous traitement antituberculeux multirésistant ont participé à l'étude... L'étude a révélé que 45,23 % des participants présentaient un certain degré de perte auditive consécutive au traitement de la tuberculose multirésistante. Environ 9,5 % du total des participants ont développé une perte auditive potentiellement invalidante. »
La chimiothérapie combinée est toxique pour les reins.
« Le traitement antituberculeux standard provoque parfois des lésions rénales aiguës (IRA). L'étiologie principale est la néphrite interstitielle aiguë induite par la rifampicine... Parmi les 1430 patients atteints de tuberculose active, 15 (1,01%) ont développé une insuffisance rénale aiguë... La fonction rénale s'est normalisée chez 12 patients (80,0 %) après la reprise du traitement antituberculeux sans rifampicine (n=12) ou isoniazide (n=1). Deux patients sont décédés en raison d'une insuffisance rénale sévère après la reprise du traitement à la rifampicine ».
Un médicament (toxine) qui présente un risque certain de lésion rénale aiguë est susceptible de nuire à la fonction rénale même en l'absence de lésion rénale aiguë.
« Les patients atteints de tuberculose présentaient un risque significativement plus élevé de développer une maladie rénale chronique (MRC) que la population générale.
Le traitement standard de la tuberculose est également toxique pour le foie.
« Les lésions hépatiques induites par les médicaments sont une complication fréquente du traitement de la tuberculose... Au total, 58 patients sur 1928 (3,0 %) répondaient aux critères d'atteinte hépatique médicamenteuse définis dans cette analyse. »
Il existe des centaines d'effets secondaires potentiels pour les médicaments combinés contre la tuberculose. Les lésions rénales aiguës ne se produisent que dans 1 % des cas, ce qui est assez tragique. Mais les risques s'accumulent, notamment la cécité et la surdité permanentes, et il est très peu probable, en particulier pour les patients âgés, qu'ils sortent indemnes de la chimiothérapie antituberculeuse.
« Des effets secondaires tels que l'hépatite (inflammation du foie), la dyspepsie (douleur à l'estomac qui s'aggrave souvent en mangeant), l'exanthème (éruption cutanée généralisée) et l'arthralgie (douleur articulaire) ont été à l'origine de l'arrêt du traitement chez 23 % des patients au cours de la phase intensive... Le profil des effets secondaires de la chimiothérapie antituberculeuse est amplifié chez... les patients traités avec des médicaments de deuxième intention contre la tuberculose multirésistante, au cours de laquelle 86 % des patients peuvent présenter des effets secondaires médicamenteux. »
En raison des graves effets secondaires des médicaments antituberculeux, il n'est pas surprenant que de nombreuses personnes ne veuillent tout simplement pas les prendre... et qu'elles omettent des doses, voire l'ensemble du traitement.
L'WHO, déterminée à réduire le nombre de cas de tuberculose, a donc mis au point un protocole pour traiter ces récalcitrants : DOT - thérapie sous observation directe, ou DOTS - thérapie sous observation directe en cure courte (un euphémisme, pour ne pas dire plus, car cette « cure courte » signifie généralement 6 mois de chimiothérapie).
La « thérapie sous observation » signifie que les patients doivent se rendre dans un établissement de santé et obtenir leurs médicaments auprès d'une infirmière qui s'assure que les pilules sont effectivement avalées. Si le patient ne se présente pas, l'infirmière peut aller le chercher à son domicile.
Il s'agit d'une sorte de « persuasion renforcée » pour que les patients prennent leurs médicaments, malgré les effets secondaires.
De telles tactiques ont des implications éthiques.
« Des recherches menées en Éthiopie et en Norvège démontrent que l'application rigide d'un traitement directement observé va à l'encontre de l'autonomie, de la dignité et de l'intégrité du patient... De nombreux [patients] ont déclaré avoir été menacés, punis, humiliés ou traités avec colère par le personnel parce qu'ils n'adhéraient pas strictement aux règles implicites du système... Comme en Éthiopie et en Norvège, il existe encore de nombreux exemples où le personnel de santé répond à de tels besoins [d'ajustements personnels] par des menaces, des réprimandes et une rigidité accrue... »
Antibiotiques problématiques
Pour de nombreuses thérapies, les nouveaux médicaments sont supérieurs aux anciens (par exemple, les benzodiazépines par rapport aux barbituriques), avec un profil d'effets secondaires plus sûr.
Ce paradigme ne s'applique pas aux antibiotiques utilisés pour traiter la tuberculose. Les effets secondaires des médicaments de deuxième ou troisième ligne contre la tuberculose sont tout aussi pénibles, voire pires, que ceux des traitements de première ligne.
« L'approche thérapeutique de la tuberculose pharmacorésistante est lourde, en raison des alternatives médiocres, coûteuses, moins efficaces et toxiques aux médicaments de première ligne.»
L'emplacement original du clip est: https://youtu.be/3-KsGYRgSno
Médecins Sans Frontières (Doctors Without Borders en anglais) est une organisation caritative internationale de soins médicaux. Pour ses activités, y compris le traitement de la tuberculose, l'organisation fait appel à des dons.
« Les donateurs privés fournissent environ 90 % du financement de l'organisation, tandis que les dons d'entreprises fournissent le reste, ce qui donne à MSF un budget annuel d'environ 1,63 milliard de dollars.
L'organisation caritative fait beaucoup de bonnes choses avec tout cet argent.
Cependant, les deux médicaments auxquels elle fait référence dans le clip vidéo ci-dessus, la bédaquiline et le delamanid, ne sont pas des médicaments miracles. De toute façon, ils doivent être associés à des médicaments de première ligne (appelés traitement de fond), notamment celui qui présente le risque le plus élevé de perte de vision (l'éthambutol).
Si, en association avec les médicaments de première ligne, ils sont souvent efficaces contre la tuberculose multirésistante, ils ont aussi leurs propres effets secondaires dangereux, tels que des arythmies cardiaques potentiellement mortelles.
« Les interactions médicamenteuses avec d'autres agents hépatotoxiques comme le pyrizinamide et des médicaments qui allongent l'intervalle QT comme les fluoroquinolones, la clofazimine peut potentiellement être catastrophique pour les patients atteints de tuberculose multirésistante (MDR-TB) ». tuberculosis]."
Pour éviter les effets secondaires de médicaments qui ne sont d'aucune utilité, il serait bon de pouvoir vérifier si la souche bactérienne dont souffre un patient est sensible ou résistante à un certain médicament. Malheureusement, en l'état actuel des connaissances, la science médicale n'est pas assez sophistiquée pour cela.
« La fiabilité des résultats des DST [antibiogrammes] obtenus par des méthodes largement utilisées n'atteint pas des niveaux acceptables, sauf pour les DST à l'isoniazide et à la rifampicine [...]. Le manque de fiabilité est dû à une faible corrélation avec la réponse clinique et à une faible reproductibilité due à la faible normalisation des procédures de test complexes et fragiles... La plupart des méthodes de DST actuellement utilisées souffrent d'une faible prévisibilité associée à un manque de pertinence clinique des résultats... »
Ainsi, dans la pratique clinique, les médecins se contentent de prescrire ce qui, d'après leur expérience, fonctionne habituellement, et espèrent que tout ira pour le mieux.
Et si, après quelques mois, ils constatent que, malgré tous les effets secondaires, la charge bactérienne ne diminue pas, ils entament une nouvelle série de médicaments, et si cela ne suffit pas non plus, ils passent à la troisième série. Ils continueront ainsi jusqu'à ce que le patient succombe à l'une ou l'autre de ses maladies, la tuberculose n'étant alors qu'une maladie parmi d'autres.
De toute façon, les médicaments ne guérissent PAS la tuberculose
L'illusion créée par les institutions de santé publique et les médecins est la suivante : Vous prenez vos pilules pendant 6, 9 ou 24 mois, et après cela, vous êtes guéri de la tuberculose.
En réalité, ce n'est pas le cas. Un frottis négatif ne signifie pas qu'une personne n'a pas de bacilles dans les poumons. S'il y a moins de 5 000 bacilles par ml d'échantillon, un test de détection des bactéries acido-alcoolo-résistantes sera probablement négatif.
« La microscopie par frottis... nécessite 5000 à 10 000 bacilles par ml d'expectoration pour donner un résultat positif ».
Mais dans les infections « guéries », tout comme dans les infections latentes, les bactéries sont dormantes à des endroits où leur présence ne peut pas être testée. Elles ne peuvent pas non plus être éliminées par une chimiothérapie ciblant les processus métaboliques de Mycobacterium tuberculosis, tout simplement parce que les bactéries dormantes n'ont pas de métabolisme digne de ce nom. Ces bactéries sont appelées persistantes.
Il existe un risque certain qu'à un moment où le système immunitaire de l'hôte est affaibli, la maladie réapparaisse sous sa forme active.
« L'incidence de la récurrence était de 8,3 % et, chez 85,9 % de ces patients, elle s'est produite dans l'intervalle de temps de 1 à 5 ans après un traitement réussi.
Une étude de 2012 sur les persistants citait Walsh McDermott : « Lorsque l'on se rend compte que, même si les bacilles disparaissent et qu'il y a ... une véritable infection latente, les bacilles sont néanmoins toujours là ... sensibles aux médicaments, je pense que vous conviendrez avec moi que cela montre que “vous ne pouvez pas gagner” ».
« L'issue de l'infection par M. tuberculosis est souvent un état d'équilibre caractérisé par le contrôle immunologique et la persistance de la bactérie ».
C'est le mieux que l'on puisse obtenir : une impasse. Il en va de même pour la tuberculose traitée par des médicaments et pour la tuberculose guérie par soi-même (avec des mesures de soutien telles que le repos au lit).
Une autre stratégie pharmaceutique
Les antibiotiques utilisés pour la chimiothérapie de la tuberculose toxique posent un problème intrinsèque, et ce n'est pas parce que ces antibiotiques seraient en soi bien pires que d'autres.
C'est plutôt que le bacille de la tuberculose ne se prête pas facilement au concept de traitement antibiotique.
Les bactéries normales, même si elles ne tuent un hôte humain qu'après des décennies, comme Treponema pallidum qui cause la syphilis, existent dans l'hôte humain dans un état métabolique uniforme. Et si la souche n'est pas résistante, dès qu'un antibiotique approprié est appliqué, la plupart des bactéries sont mortes en quelques jours, et toutes sont éliminées en une ou deux semaines.
Mycobacterium tuberculosis n'est pas comme cela. Elle existe dans l'hôte dans différents états métaboliques, allant de la division active en un jour ou deux, à la dormance pendant des années avec un métabolisme pratiquement inexistant, en passant par une variété de phases de transition.
Comme les antibiotiques ciblent généralement les processus métaboliques, les bactéries dormantes, qui n'en ont pas, sont hors de portée des médicaments.
Mais dans un système immunitaire déjà déséquilibré par les médicaments, certains bacilles, ici et là, sortent de leur sommeil et commencent à se répliquer.
C'est pourquoi WHO décide qu'un cocktail complet d'antibiotiques doit être pris pendant une période allant de 6 mois (ce qu'elle appelle un « traitement court ») à 2 ans, voire plus.
Or, avec un régime aussi long, des effets secondaires graves apparaîtront avec n'importe quel antibiotique, et pas seulement avec ceux utilisés contre la tuberculose.
Il y a donc peut-être quelque chose qui ne va pas dans l'approche antibiotique, qui est en fait en compétition avec le système immunitaire de l'hôte sur la façon de traiter le pathogène.
Il serait peut-être plus logique que les médecins soutiennent la biologie de l'hôte de manière à supprimer Mycobacterium tuberculosis, plutôt que de se disputer le trophée de la victoire.
Une telle approche porte déjà un nom : les thérapies dirigées par l'hôte
Mais il est certain qu'elle ne fait pas partie du courant dominant.
La célèbre revue scientifique Nature, dans un article de 2017, sur les thérapies dirigées par l'hôte dans le contexte de la tuberculose : « La thérapie dirigée par l'hôte (HDT) est une approche émergente dans le domaine des anti-infectieux. La stratégie qui sous-tend la HDT consiste à interférer avec les facteurs cellulaires de l'hôte qui sont requis par un agent pathogène pour la réplication ou la persistance, à renforcer les réponses immunitaires protectrices contre un agent pathogène, à réduire l'inflammation exacerbée et à équilibrer la réactivité immunitaire sur les sites de la pathologie.... Pour surmonter la résistance de Mtb à la destruction par les macrophages et favoriser l'entrée de Mtb dans les compartiments autophagiques, une gamme variée de médicaments pro-autophagiques a été proposée pour la gestion de la tuberculose par HDT... Actuellement, le médicament le plus prometteur qui induit l'autophagie et favorise la maturation des phagosomes des cellules infectées par Mtb est la metformine, un biguanide oral largement utilisé dans le traitement du diabète de type 2. La metformine active la protéine kinase activée par la 5'-adénosine monophosphate (AMPK) et interfère avec la chaîne respiratoire mitochondriale, favorisant la production d'espèces réactives de l'oxygène (ROS) et la destruction ultérieure de Mtb dans les macrophages humains et murins. Dans une certaine mesure, la metformine limite la croissance bacillaire dans la tuberculose pulmonaire murine. Compte tenu de son application généralisée et de son profil de sécurité acceptable, la metformine semble prête à entrer dans les essais cliniques en tant que traitement HD de la tuberculose ».
En effet, Mycobacterium tuberculosis, en sécrétant des molécules spécifiques, bloque l'autophagie (la destruction du matériel intracellulaire indésirable, y compris les agents pathogènes). Il est intéressant de noter que les effets antituberculeux de la curcumine (le composé actif du curcuma) ont été liés à sa capacité à induire l'autophagie dans les cellules infectées par la tuberculose.
« Nous avons constaté que la curcumine augmentait la clairance de MTB [Mycobacterium tuberculosis] dans les monocytes humains THP-1 différenciés et dans les macrophages alvéolaires humains primaires. Nous avons également constaté que la curcumine était un inducteur de l'apoptose dépendante de la caspase-3 et de l'autophagie. La curcumine médiait ces fonctions cellulaires anti-MTB, en partie, via l'inhibition de l'activation du facteur nucléaire kappa B. »
Nous reviendrons plus loin sur le curcuma.
« Tuberculose « non traitée
Dans ce contexte, le terme « non traitée » se réfère uniquement à la tuberculose non traitée par chimiothérapie.
Compte tenu des effets secondaires graves et potentiellement mortels de la chimiothérapie antituberculeuse, il est important de connaître le pronostic de la tuberculose non traitée.
Il n'existe aucune étude sur la mortalité de la tuberculose non traitée réalisée au cours des 80 dernières années, depuis que la chimiothérapie est disponible. Toutes les études sur la tuberculose non traitée ont été réalisées au cours de la première moitié du 20e siècle. Ces études ont toutefois fait l'objet d'une analyse approfondie au cours des dernières années.
Une revue de 2011 :
« En prenant la moyenne brute non pondérée de toutes les études, on obtient une létalité à 5 ans de 58% et une létalité à 10 ans de 73% pour la tuberculose ouverte (frottis positif). En prenant une moyenne pondérée par la taille de l'échantillon, ces chiffres sont respectivement de 55% et 72%. Bien entendu, ces données sur la mortalité sont quelque peu faussées par la mortalité due à d'autres causes, car la plupart des études n'enregistrent pas la cause du décès, et les taux de mortalité toutes causes confondues peuvent avoir été quelque peu plus élevés à l'époque pré-antibiotique qu'ils ne le sont aujourd'hui... Sur la base des données ci-dessus, et en particulier des études de Berg, Thompson, Buhl et Nyboe qui, contrairement aux études sur les patients des sanatoriums, semblent être principalement basées sur la population, une survie de 30 % sur 10 ans pour les patients à frottis positif, c'est-à-dire une CF [létalité] de 70 %, telle qu'utilisée par WHO et d'autres dans leurs estimations du fardeau de la tuberculose, semble être un chiffre approximatif raisonnable. La tuberculose étant principalement une maladie de l'adulte jeune ou d'âge moyen, la distorsion due à d'autres causes de décès est probablement faible.
Une analyse de 2023 :
« Les données de l'ère pré-chimiothérapie constituent une ressource riche en matière de survie des personnes atteintes de tuberculose non traitée... Nous avons trouvé 12 études avec des données de mortalité spécifiques à la tuberculose. La survie à dix ans était de 69 % en Amérique du Nord et de 36 % en Europe... D'un point de vue géographique, les personnes ayant participé aux études nord-américaines ont connu de meilleurs résultats que celles ayant participé aux études européennes. Cela peut s'expliquer par le fait que l'Amérique du Nord a été plus protégée que l'Europe des pires effets des deux guerres mondiales du début du XXe siècle.
La même étude a toutefois révélé une différence marquée dans les taux de survie à 10 ans des patients « non traités » dans les sanatoriums, par rapport à ceux qui n'ont pas été traités à domicile.
« Seuls 38 % des personnes n'ayant pas séjourné dans un sanatorium ont survécu 10 ans, contre 69 % des patients hospitalisés dans un sanatorium... »
Le repos au lit (voir ci-dessous) explique probablement les chances de survie bien meilleures des patients dans les sanatoriums ou les hôpitaux.
Pour comparer la tuberculose non traitée et la tuberculose traitée, les taux de survie à 10 ans après une « chimiothérapie réussie » sont intéressants.
« La médiane de la durée de survie après un traitement réussi était de 10,5 ans et la probabilité de survie pendant 11 ans après un traitement réussi était de 70 %... Cette étude a montré que la tuberculose pulmonaire à frottis positif, même après un traitement réussi, a un effet négatif sur la survie des patients et entraîne une diminution de leur taux de survie à long terme. »
« Nous avons utilisé les dossiers des autorités sanitaires locales de 3 sites américains pour identifier 3853 personnes ayant suivi un traitement adéquat contre la tuberculose et 7282 personnes ayant reçu un diagnostic d'infection tuberculeuse latente entre 1993 et 2002... Nous avons constaté davantage de décès toutes causes confondues (20,7 % contre 3,1 %) chez les patients ayant suivi un traitement antituberculeux que dans le groupe témoin... La tuberculose entièrement traitée est toujours associée à un risque de mortalité substantiel. La guérison telle qu'on la conçoit actuellement peut constituer une protection insuffisante contre la mortalité associée à la tuberculose dans les années qui suivent le traitement ».
« Sur la base d'une étude de cohorte rétrospective, des informations ont été recueillies sur 2 299 patients atteints de tuberculose qui avaient été référés et traités au NRITLD [National Research Institute of Tuberculosis and Lung Disease], Masih Daneshvari Hospital [Teheran, Iran], de 2005 à 2015.... Cette étude a porté sur 2 299 patients atteints de tuberculose pulmonaire traitée ; 770 patients (33,49 %) sont décédés et 134 patients (5,83 %) ont connu une rechute de la maladie. » Dans l'étude iranienne, le taux de survie à dix ans des patients tuberculeux sous chimiothérapie était de 66,51 %. C'est encore pire que le taux de survie à dix ans de 69 % dans les sanatoriums d'Amérique du Nord à l'époque de la pré-chimiothérapie.
Tuberculose subclinique
Un article paru dans la revue scientifique The Lancet Respiratory Medicine estime que chaque année, environ 12 % des patients atteints de tuberculose guérissent d'eux-mêmes, sans chimiothérapie toxique.
« La réversion d'une maladie microbiologiquement positive à une maladie indétectable dans des cohortes prospectives s'est produite à un taux annualisé de 12 % (6-8-18-0)... »
Lorsque l'on considère la tuberculose non traitée, aujourd'hui ou auparavant, un aspect important est et a été la gravité de la maladie chez le patient individuel.
Les adultes jeunes et d'âge moyen peuvent tomber violemment malades, et plus leur état est grave, plus le pronostic est mauvais s'ils ne sont pas traités par chimiothérapie. En revanche, les symptômes de la tuberculose active sont souvent légers dans les populations âgées (voir ci-dessous).
La tuberculose avec des symptômes bénins est apparemment beaucoup plus fréquente que la plupart des gens ne le pensent. Ces cas ne sont généralement découverts qu'après un dépistage radiographique approfondi de la population.
« La tuberculose pulmonaire subclinique, qui se présente sans symptômes reconnaissables, est fréquemment détectée lors de dépistages communautaires... Les données individuelles des participants ont été obtenues et incluses pour 12 enquêtes (620 682 participants) dans huit pays d'Afrique et quatre pays d'Asie. Les données de 602 863 participants ont été analysées, dont 1944 avaient la tuberculose. La proportion non ajustée de tuberculose subclinique [le plus souvent sans toux persistante] était de 59 à 1 %... La majorité des personnes atteintes de tuberculose pulmonaire dans la communauté ne signalent pas de toux, un quart d'entre elles ne signalent aucun symptôme évocateur de la tuberculose... »
Voici comment il faut comprendre les chiffres : « 602 863 participants ont été analysés, dont 1944 avaient une tuberculose [active] ». Cela représente 1 patient dépisté sur 310, soit une prévalence de la tuberculose de 322 personnes sur 100 000. Ces chiffres s'ajoutent à ceux des personnes qui recherchent un traitement médical pour la tuberculose de leur propre chef, sans attendre le dépistage communautaire.
La moyenne mondiale est de 133 cas pour 100 000 personnes.
Les pays présentant les taux d'incidence les plus élevés sont les Philippines (638 cas pour 100 000), la Corée du Nord (513), le Gabon (509) et l'Afrique du Sud (468).
« On estime que 40 % des personnes qui ont développé la tuberculose en 2021 n'ont pas été diagnostiquées ou traitées.
Ces 40 % ont été découverts lors de dépistages de routine auprès de la population. Pour beaucoup d'entre eux, les symptômes n'étaient pas assez graves pour qu'ils cherchent de l'aide à l'hôpital. On ne sait pas combien d'entre elles ont été enrôlées pour une chimiothérapie malgré des symptômes non graves.
L'WHO estime qu'en 2023, quelque 10,5 millions de personnes ont présenté une nouvelle tuberculose active et qu'environ 1,6 million sont décédées de la maladie. Ce chiffre inclut probablement les personnes décédées pendant le traitement de la tuberculose, soit de la tuberculose, soit des effets secondaires toxiques provoqués par le traitement. Il exclut probablement les personnes décédées après un traitement « réussi » contre la tuberculose, mais qui ont subi des lésions organiques dues à un régime médicamenteux toxique qui a entraîné la mort au bout de quelques années.
La tuberculose est un continuum
Les responsables de la santé publique, depuis L'WHO jusqu'aux agents de santé des villages, ont un ensemble d'objectifs qu'ils tentent d'atteindre dans le cadre de leur propagande antituberculeuse. Ces objectifs sont les suivants
* Faire passer des tests de dépistage de la tuberculose à un maximum de personnes, même celles qui ne présentent aucun symptôme clinique.
* Faire croire que la tuberculose est une infection que l'on peut facilement guérir avec des antibiotiques. Le mantra est le suivant : prenez vos pilules, et après 6, 9 ou 24 mois, vous êtes en bonne santé, et vous pouvez continuer votre vie d'avant le diagnostic de tuberculose, comme si rien ne s'était passé.
* Persuader les personnes chez qui on a diagnostiqué une tuberculose « active », même si elles ne présentent aucun symptôme ou seulement des symptômes mineurs, de commencer une chimiothérapie complète pendant 6 mois.
* Convaincre les personnes atteintes d'une tuberculose « latente », comme un quart de l'humanité, de suivre néanmoins une chimiothérapie antituberculeuse.
Les responsables de la santé publique et les médecins complaisants omettent généralement de mentionner dans leurs « informations » ou leurs « consultations » les avertissements concernant les effets secondaires graves et toxiques.
Mais la tuberculose n'est pas une maladie que l'on a ou que l'on n'a pas, tout comme la gonorrhée ou le sida.
Même si elle est causée par une bactérie, la tuberculose se présente davantage comme une maladie chronique, à l'instar du diabète de type 2, qui est un continuum pouvant aller d'une réponse insulinique sous-optimale à des valeurs de glycémie entraînant la cécité et la mort par insuffisance rénale.
Depuis une centaine d'années, l'étalon-or du diagnostic de la tuberculose est le frottis, qui consiste à examiner les expectorations au microscope à coloration acido-alcoolique pour détecter la présence de Mycobacterium tuberculosis.
La sensibilité spécifique du test exige au moins 5 000 bacilles par ml d'expectoration, faute de quoi le résultat est négatif.
Certes, avec 30 000 ou 40 000 bacilles par ml d'échantillon, la tuberculose est facile à diagnostiquer.
Mais le fait qu'un patient ait, un jour donné, 4700 ou 5600 bacilles dans un échantillon d'expectoration, et donc que le test soit positif ou négatif, est probablement une question de chance.
Néanmoins, la « conversion des expectorations » d'un résultat positif à un résultat négatif après 2, 3 ou 4 mois détermine généralement si la chimiothérapie antituberculeuse a été « réussie » ou non.
Mais une rechute de la tuberculose de moins de 5 000 bacilles par ml d'expectoration à plus de 5 000 n'est pas une différence de type « ou bien, ou bien », mais une différence graduelle.
On prend de plus en plus conscience que la tuberculose n'est pas une maladie à choix (on l'a ou on ne l'a pas).
Il ne s'agit même pas d'une maladie de type « soit on n'a pas la tuberculose, soit on a une tuberculose latente, soit on a une tuberculose active ».
Il s'agit d'un continuum, qui va de l'absence d'infection à la mort par tuberculose, avec de nombreuses nuances entre les deux.
Voici une source scientifique pour ce point de vue :
« Des preuves récentes indiquent que le spectre de l'infection tuberculeuse à la tuberculose-maladie est beaucoup plus complexe, incluant un « continuum » de situations didactiquement rapportées comme individu non infecté, infection tuberculeuse, tuberculose naissante, tuberculose subclinique sans signes / symptômes, tuberculose subclinique avec des signes / symptômes non reconnus, et tuberculose-maladie avec des signes / symptômes... Ces situations sont régulées d'une part par l'activité métabolique de Mtb (dormance, réplication intermittente, réplication active) et d'autre part par l'immunité innée et acquise de l'hôte (qui lutte pour limiter les conséquences de l'infection tuberculeuse)... La tuberculose subclinique a été décrite comme un stade précédant de quelques semaines ou de quelques mois la tuberculose active détectable. Cette description est probablement inexacte, car certaines personnes atteintes de tuberculose subclinique n'atteignent jamais le statut de tuberculose maladie « avec symptômes » ou régressent spontanément à une tuberculose latente (ou même au stade non infecté) sans qu'aucun diagnostic de tuberculose n'ait jamais été posé ».
Tuberculose dans les populations âgées
La tuberculose chez les personnes âgées présente souvent moins de symptômes
« Les symptômes de la tuberculose active sont non spécifiques et moins prononcés chez les personnes âgées.
« Les difficultés de diagnostic de la tuberculose chez les personnes âgées ont été évaluées dans une méta-analyse d'études portant sur la tuberculose chez les personnes âgées, qui a révélé que les symptômes courants utilisés pour identifier la tuberculose, tels que la dyspnée [essoufflement], l'hémoptysie [toux sanglante] et la fièvre, sont moins marqués chez les personnes âgées que chez les jeunes adultes ».
« Les symptômes classiques de la tuberculose (toux, hémoptysie [toux de sang], fièvre, sueurs nocturnes et perte de poids) étaient moins fréquents chez les patients plus âgés atteints de tuberculose pulmonaire... Chez les patients atteints de tuberculose pulmonaire, la radiographie thoracique a montré que la cavitation et la lymphadénopathie étaient plus fréquentes chez les jeunes patients. Conclusions : Les patients âgés de 65 ans atteints de tuberculose avaient moins de présentations cliniques et radiologiques « classiques » de la tuberculose, ce qui peut expliquer les délais plus longs pour commencer le traitement à partir de l'apparition des symptômes par rapport aux patients plus jeunes âgés de 65 ans... La tuberculose chez les personnes âgées présente moins de symptômes classiques de la tuberculose, des changements radiologiques moins spécifiques... et il a même été proposé que la tuberculose chez les adultes plus âgés soit considérée comme une entité pathologique différente ».
D'une manière générale, les patients âgés sont moins gênés par la tuberculose que les patients plus jeunes. Cette situation change radicalement dès qu'une chimiothérapie standard est mise en place.
« D'après nos résultats, le risque d'effets indésirables des médicaments antituberculeux augmente avec l'âge. Dans des rapports antérieurs, l'apparition de tout effet secondaire majeur a été associée à l'âge, en particulier chez les personnes âgées. La fréquence des effets indésirables s'est révélée augmenter de manière progressive et directe en fonction de l'âge. »
Il semble que chez les patients âgés, l'inconfort certain de la maladie tuberculeuse s'installe réellement dès le début du traitement.
Mais on peut supposer que les institutions de santé publique et les médecins sont plus préoccupés par l'endiguement de la tuberculose dans les communautés que par le confort des patients. Les institutions de santé publique préconisent un traitement pharmacologique agressif de la tuberculose chez les patients âgés, non pas parce qu'il améliorerait la qualité de vie des patients âgés, mais parce que les patients âgés qui reçoivent un cocktail de médicaments hautement toxiques sont moins contagieux.
Traiter ou ne pas traiter la tuberculose chez un patient âgés
La tuberculose est une maladie infectieuse. Mais la plupart des personnes infectées ne tombent jamais malades. Cela limite le risque que les personnes atteintes de tuberculose active et contagieuse représentent pour leur environnement humain.
Selon les estimations de WHO, un quart de la population mondiale de 8,1 milliards d'habitants, soit environ 2 milliards de personnes, est infecté. Cependant, 46 % de tous les cas de tuberculose sont concentrés en Asie du Sud-Est.
Environ 8,5 % de la population mondiale vit en Asie du Sud-Est.
S'il existe une relation proportionnelle entre le nombre d'habitants, la tuberculose active et la tuberculose latente, on peut supposer qu'en Asie du Sud-Est, presque tout le monde est atteint de tuberculose latente.
Le calcul est le suivant.10,5 millions de cas de tuberculose active par an sont proportionnels à 2 milliards de personnes atteintes d'une infection latente. 10,5 millions multipliés par 46 % donnent 4,83 millions (le nombre de cas actifs en Asie du Sud-Est).
2 milliards multipliés par 46 % représentent 920 millions. C'est le nombre de cas de tuberculose latente qui serait équivalent aux 4,83 millions de cas actifs en Asie du Sud-Est par an.
Mais la population de l'Asie du Sud-Est n'est que de 676 millions d'habitants. On peut donc supposer que tous les habitants de l'Asie du Sud-Est ont au moins une tuberculose latente.
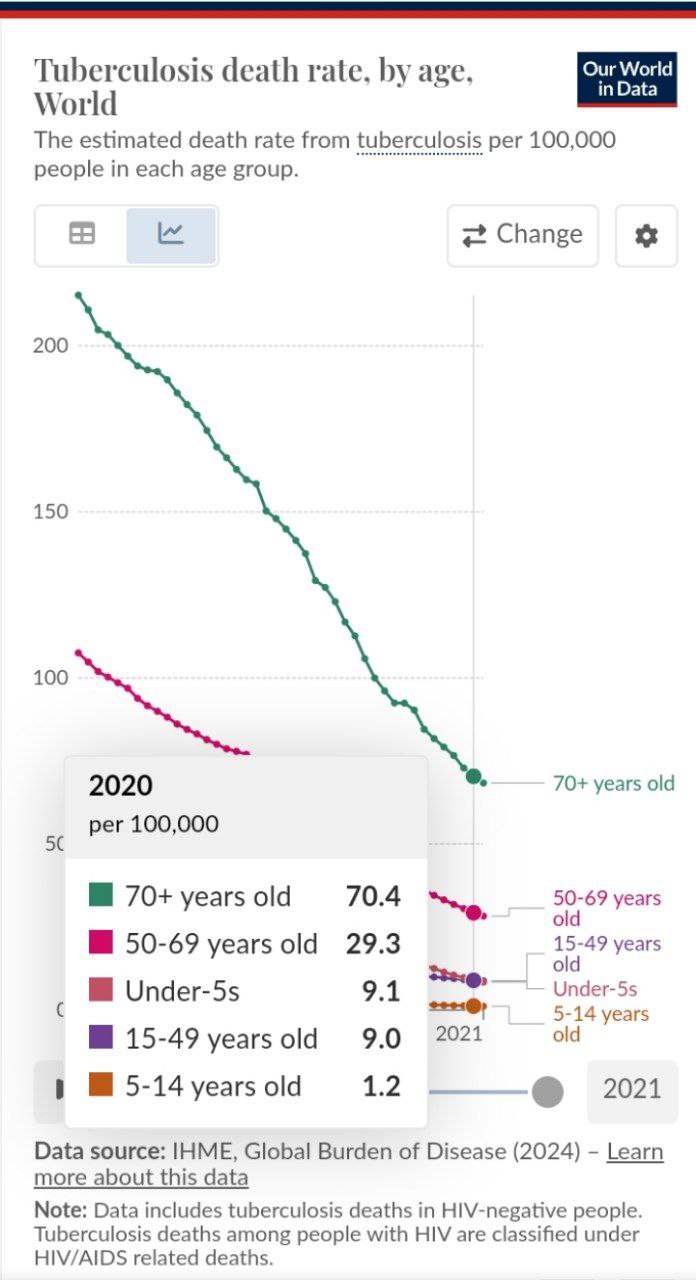
Environ 1,5 million de personnes meurent chaque année de la tuberculose. La majorité des personnes qui meurent de la tuberculose, ou qui en sont atteintes, ont plus de 70 ans.
L'espérance de vie au repos des personnes âgées de 70 ans en 2024, avec ou sans tuberculose, n'est pas très élevée.
Les tables de rentes, utilisées principalement par les compagnies d'assurance, calculent plus de 10 ans d'espérance de vie de repos pour les personnes vivant aux États-Unis. Le chiffre peut être plus élevé pour l'Europe ou l'Asie du Nord-Est, mais il est plus bas pour la majeure partie du monde.
Toutefois, pour les personnes âgées de 70 ans et plus, la question n'est pas tant de savoir combien d'années leur cœur continuera à battre. Il est plus raisonnable de se demander combien de temps il leur reste à vivre.
Ce n'est pas une bénédiction que d'ajouter des années à sa vie si ces années sont entachées par la maladie d'Alzheimer, si l'on est alité ou si l'on souffre de douleurs chroniques.
C'est une bénédiction de mourir avant d'en arriver là.
Comme indiqué précédemment, les symptômes de la tuberculose sont souvent bénins chez les personnes âgées (pas de fièvre, pas de sueurs nocturnes, pas d'amaigrissement, toux limitée) par rapport aux populations plus jeunes.
En revanche, par rapport aux populations plus jeunes, les effets secondaires de la chimiothérapie antituberculeuse sont généralement plus graves chez les personnes âgées (nausées quotidiennes, maux d'estomac, douleurs articulaires, insomnie, apparition ou aggravation de maladies rénales et hépatiques, perte de la vue, perte de l'ouïe).
En même temps, même après avoir subi la torture du traitement pendant six mois ou plus, le risque de rechute de la tuberculose, mesuré par frottis microscopique, est élevé. La torture du traitement recommence alors, et à ce moment-là, avec un état de santé général nettement moins bon.
Par conséquent, pour les personnes âgées de 70 ans ou plus, qui ont une tuberculose active, même si les symptômes sont supportables, il peut être judicieux de ne rien faire.
À 70 ans ou plus, il faudra bientôt mourir de quelque chose de toute façon, et la tuberculose peut être le lot préférable, comparé à des cancers douloureux. Elle peut également être préférable au fait de passer le reste de sa vie avec des troubles neurologiques invalidants.
La question est de savoir si le corps médical, la communauté ou même la famille accepteront qu'une personne âgée atteinte de tuberculose choisisse de ne pas suivre de traitement. Il y a des raisons d'en douter.
La stratégie erronée de l'OMS pour mettre fin à la tuberculose
En mai 2014, l'Assemblée mondiale de la santé des Nations unies a chargé l'OMS de réduire (par rapport aux chiffres de 2015) de 95 % le nombre de décès dus à la tuberculose et de 90 % l'incidence de la tuberculose active. Calendrier : ces objectifs doivent être atteints d'ici à 2035.
Depuis, WHO mène une guerre essentiellement pharmaceutique contre Mycobacterium tuberculosis.
L'WHO estime qu'environ un quart des 8 milliards d'habitants de la planète sont atteints de tuberculose latente. Ces personnes sont porteuses de l'agent pathogène mais ne présentent aucun symptôme. Plus de 90 % des personnes atteintes de tuberculose latente mourront d'autres causes sans que leur santé ait jamais été compromise par l'agent pathogène et sans qu'elles aient jamais été contagieuses.
Néanmoins, l'WHO recommande une chimiothérapie toxique de plusieurs mois, même pour la tuberculose latente.
Mais la stratégie de l'WHO est erronée car la tuberculose dépend fortement de facteurs environnementaux. Cette hypothèse a été formulée il y a plus de 70 ans, ironiquement par un scientifique qui a mis au point les antibiotiques : Le microbiologiste franco-américain René Dubos.
L'air pollué est probablement le facteur le plus important qui transforme une tuberculose latente en maladie active.
Entre 1850 et 1950, la tuberculose a reculé régulièrement en Europe occidentale, avec des marges substantielles, non pas parce que des traitements médicamenteux efficaces auraient été disponibles, mais parce que les conditions de vie se sont améliorées et que les populations ont pris conscience de l'importance d'un air pur pour contenir la tuberculose.
Si la pollution de l'air est importante, elle n'est probablement pas le seul facteur.
Et plutôt que de renifler les cas de tuberculose latente et d'appliquer le marteau de la chimiothérapie aux bacilles cachés dans les granulomes, l'WHO devrait utiliser une partie de ses fonds pour la recherche épidémiologique sur ce qui, en dehors de la pollution de l'air, transforme la tuberculose latente en maladie active, et sur la façon dont cela peut être évité.
Réduire les taux annuels de conversion de la tuberculose latente en tuberculose active en menant des campagnes contre la pollution de l'air peut être une tâche plus facile que de donner des pilules toxiques à des personnes qui peuvent avoir la tuberculose mais ne présentent aucun symptôme.
Et si l'on consacre de l'argent à la recherche épidémiologique, on peut même trouver des solutions faciles à un problème compliqué, comme le suggère une étude épidémiologique réalisée à Singapour. Les scientifiques ont découvert qu'à Singapour, les personnes qui buvaient du thé réduisaient de 18 % le risque de voir leur tuberculose latente devenir active.
La tuberculose et l'air frais
L'idée que l'air frais traite et éventuellement guérit la tuberculose est ancienne.
« Hippocrate (460 av. J.-C.), « le père de la médecine », utilisait la lumière du soleil pour traiter la tuberculose ; en fait, il utilisait ce qui semble être un traitement très moderne pour cette maladie, puisqu'il recommandait d'envoyer le malade dans les collines au-delà de la ville, où il aurait beaucoup de repos, d'air frais et de soleil.»
En Europe, la tuberculose a été particulièrement répandue entre le milieu du XVIIIe siècle et le début du XIXe siècle, pendant la révolution industrielle1. Les gens quittaient la campagne pour s'installer dans des villes en pleine expansion, où ils vivaient dans des conditions de pauvreté et de promiscuité, et étaient exposés à une forte pollution due à la combustion du charbon.
À partir du milieu du XIXe siècle, partout en Europe et en Amérique du Nord, un « nouveau » type de connaissance s'est rapidement répandu : l'air frais est une nécessité, à la fois pour éviter la tuberculose et pour la traiter, voire la guérir.
Le premier protagoniste de cette idée fut le médecin allemand Herman Brehmer, qui guérit sa propre tuberculose dans l'Himalaya.
« Le premier sanatorium allemand pour le traitement systématique en plein air a été créé par Hermann Brehmer (1826-1889) à Görbersdorf en Silésie en 1854... Les résultats ont été considérés comme très positifs, surpassant tout traitement antérieur... Mander Smyth a décrit le régime à Nordrach, où il l'a expérimenté en tant que patient et l'a ensuite pratiqué en tant qu'assistant de Walther. Le premier élément était l'air frais, à la fois le jour (si possible à l'extérieur) et la nuit avec des fenêtres grandes ouvertes. Le repos était le deuxième facteur important, au lit dans un premier temps... Le repos comprenait le repos mental, avec une protection contre les visiteurs et les voisins bavards. Lorsque... le médecin était satisfait des progrès réalisés, l'exercice pouvait commencer... La marche a commencé par de courtes distances à un rythme contrôlé pour éviter l'essoufflement ; à terme, il s'agira de parcourir de nombreux kilomètres par jour. Le régime alimentaire était abondant... »
Des sanatoriums ont été ouverts dans toute l'Europe occidentale et l'Amérique du Nord. Mais ce n'est pas tout.
En Amérique du Nord, les patients qui n'avaient pas les moyens de s'offrir des sanatoriums, mais qui avaient suffisamment d'argent pour payer les transports publics sur de longues distances, ont voyagé et se sont réinstallés en grand nombre dans des endroits où le climat était moins pollué, comme le Colorado et l'Arizona.
L'emplacement original du clip est :
Les programmes de santé publique et l'urbanisme ont intégré la prise de conscience de la nécessité de l'air frais et de la nature, bien qu'il faille des décennies entre la prise de conscience et la mise en œuvre.
"What Tuberculosis did for Modernism: The Influence of a Curative Environment on Modernist Design and Architecture"
Le livre influent de 1952, The White Plague : Tuberculosis, Man and Society, écrit par le célèbre microbiologiste franco-américain René Dubos et son épouse Jean Dubos, résume le discours sur l'air frais et les espaces verts, affirmant que la tuberculose est essentiellement une maladie environnementale et sociale, causée par des conditions de vie insalubres et surpeuplées, avec des niveaux élevés de pollution de l'air et une mauvaise alimentation. Les auteurs attribuent aux améliorations sociales plutôt qu'au corps médical le déclin marqué du nombre de cas de tuberculose et de décès entre le milieu du 19e et le milieu du 20e siècle, avant même l'avènement de la chimiothérapie antituberculeuse.
Bien que l'impact exact de l'air frais sur la guérison de la tuberculose active soit plus difficile à établir, de nombreuses études scientifiques ont prouvé que les poumons stressés par l'inhalation volontaire ou involontaire de fumée et de nombreux types de pollution atmosphérique sont plus sensibles à la maladie tuberculeuse.
« L'exposition à la fumée de cigarette est un facteur de risque essentiel pour la tuberculose active et latente. Elle est associée à un retard de diagnostic, à une progression plus sévère de la maladie, à des résultats thérapeutiques défavorables et à une rechute après le traitement. »
Dans de nombreux pays à revenu faible ou intermédiaire des régions tropicales du monde, en particulier en Asie du Sud-Est, en Asie du Sud et en Afrique, les combustibles solides de la biomasse comme le bois ou le charbon de bois sont utilisés pour la cuisine et le chauffage. Les ordures ménagères et les déchets agricoles sont souvent brûlés devant chaque maison ou à proximité des communautés.
De nombreuses études ont confirmé que ces habitudes sont associées à des taux d'incidence élevés de la tuberculose.
« La fumée de biomasse est un facteur de risque important pour la tuberculose active ».
La pollution environnementale, causée par les activités industrielles et les combustibles fossiles, est également à l'origine de l'augmentation de la tuberculose.
Une étude chinoise réalisée en 2023 sur 14,8 millions de cas de tuberculose entre 2004 et 2018 a révélé qu'un degré élevé de pollution par les PM2,5 (93,3-145,0 microgrammes/mètre cube d'air) faisait plus que doubler les cas de tuberculose active, par rapport à une faible pollution par les PM2,5.
Tuberculose et repos au lit
Jusqu'au milieu du XXe siècle, le repos au lit était le traitement le plus prometteur de la tuberculose.
Les patients, en particulier ceux issus de familles suffisamment riches, séjournaient pendant des mois ou des années dans des sanatoriums où ils passaient leurs journées dans des environnements naturels tranquilles, traînant sur des canapés sur des balcons, ou, s'ils étaient fébriles, couchés dans leur lit.
« En Europe, le premier sanatorium a été fondé en 1854 par Hermann Brehmer en Allemagne, à Goebersdorf en Silésie, un village situé à la frontière entre la Pologne et la République tchèque... Sa méthode de traitement s'est répandue en Allemagne, en France et en Suisse, notamment dans la région de Davos, dans la vallée de l'Engadine, où les premiers sanatoriums d'altitude ont été ouverts pour les patients payants... Les nouveaux sanatoriums étaient conçus de manière à ce que les patients puissent séjourner dans des chambres individuelles ou des chambres à quelques lits, qui donnaient généralement sur de grandes terrasses où les détenus pouvaient prendre ce que l'on appelle des « bains de soleil ». Les bâtiments étaient entourés de vastes prairies et de jardins bordés d'arbres, où les pensionnaires pouvaient faire de longues promenades salutaires. Les patients restaient dans l'institution pendant de très longues périodes, allant d'un minimum de six mois à sept, huit ou même seize ans. »
« Ce n'est qu'avec le développement des sanatoriums, dans lesquels des observations minutieuses ont été faites, que la cure de repos est apparue comme le facteur le plus important dans la lutte contre la maladie. « Le repos est le facteur le plus important dans le traitement de la tuberculose pulmonaire. - Chest Journal, janvier 1942, Rest in Treatment of Tuberculosis (Le repos dans le traitement de la tuberculose) par Savere Madonna, MD
Mais au moment même où l'on découvrait pourquoi le repos au lit était parfois efficace et comment l'optimiser, on découvrait la streptomycine et d'autres agents chimiothérapeutiques beaucoup plus économiques que les sanatoriums et plus fiables dans le traitement de la maladie, bien qu'au prix d'effets secondaires systémiques considérables.
L'optimisation proposée du repos au lit (qui n'intéressait plus la médecine traditionnelle) reposait sur une meilleure compréhension de la physiologie pulmonaire.
« L'objectif de cette étude est de réexaminer les données physiologiques relatives à ces traitements [alitement, pneumothorax] et de souligner pourquoi nous aurions dû écouter un homme, William (Bill) Dock, qui nous a dit il y a longtemps comment l'alitement devait être pratiqué et pourquoi certains types de collapsus pouvaient être utiles.
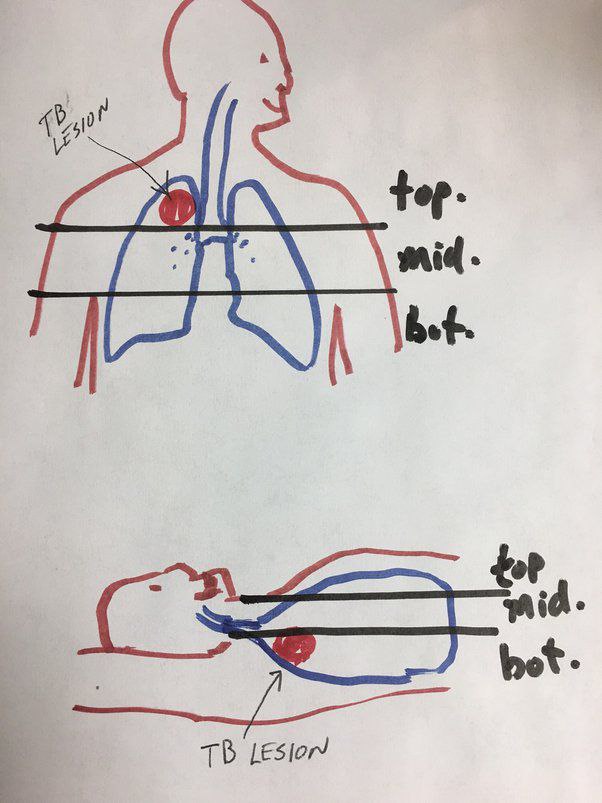
Dans le cadre du diagnostic de la tuberculose pulmonaire, il est établi que les bacilles ont une préférence pour le tiers supérieur, voire l'apex des poumons.
« Comment expliquer ces préférences ? La réponse a finalement été apportée par Bill Dock... qui a proposé une explication très simple... : la gravité, qui a des effets importants à la fois sur la distribution de l'air inspiré et sur la distribution du flux sanguin artériel pulmonaire à l'intérieur des poumons. »
Mycobacterium tuberculosis est un aérobie obligatoire. Elle a besoin d'oxygène pour se développer, et plus il y en a, mieux c'est.
La disponibilité de l'oxygène pour les bacilles n'est pas uniforme dans les poumons humains normaux. En position verticale, dans laquelle nous nous trouvons la plupart du temps lorsque nous sommes debout, que nous marchons ou que nous sommes assis, la gravité fait que la base des poumons est la plus irriguée, et c'est là que la plupart des échanges gazeux ont lieu.
La respiration normale implique seulement 1 à 2 litres d'air par inspiration, alors que le volume total des poumons d'une personne moyenne est de 5 à 6 litres.
Lorsque seulement 1 à 2 litres d'air sont utilisés pour les échanges gazeux dans environ un tiers des poumons, les capacités restantes des poumons ne sont pas vides. Elles contiennent également de l'air, principalement riche en oxygène.
Le lobe supérieur, en particulier l'apex, est l'une des parties de chaque poumon qui est remplie d'air mais qui participe peu aux échanges gazeux.
« Une très petite partie de l'absorption totale d'oxygène a lieu à l'apex, principalement parce que le flux sanguin y est très faible... Il convient de noter que la base du poumon est le siège de la majeure partie du flux sanguin, mais que la PO2 [tension d'oxygène, pression d'oxygène] et la concentration en oxygène du sang capillaire terminal y sont les plus faibles. Par conséquent, le sang veineux pulmonaire effluent (qui devient le sang artériel systémique) est chargé de sang modérément oxygéné provenant de la base ».
Chez les personnes qui mènent une vie normale, avec les poumons en position verticale pendant la majeure partie de la journée, les lobes supérieurs constituent un environnement idéal pour les bacilles. Ils contiennent de l'air riche en oxygène qui, en raison des effets de la gravité sur le flux sanguin dans la circulation pulmonaire, n'est pas affecté par les fluctuations des échanges gazeux.
Et les forces de gravité dans l'hôte humain en érection jouent en faveur des bacilles non seulement en raison de la stabilité des poches d'air riche en oxygène, mais aussi en protégeant les bacilles d'une attaque en règle du système immunitaire de l'hôte. En position verticale, non seulement le flux sanguin vers les sommets des poumons est entravé, mais le flux lymphatique l'est encore plus.
Tout cela peut être inversé par une intervention positionnelle. Lorsqu'un hôte humain est allongé sur le dos, les sommets des poumons ne sont plus un havre d'air riche en oxygène avec peu d'échanges gazeux. Au contraire, les sommets sont maintenant, en raison de la gravité, une zone où le flux sanguin et les échanges gazeux sont intenses. En outre, toujours en raison de la gravité, le système immunitaire, par l'intermédiaire de la lymphe, dispose d'un nouvel avantage tactique sur l'agent pathogène.
Il convient de noter que le repos au lit est plus efficace si la personne est allongée sur le dos. Mais de nombreuses personnes en bonne santé, et la plupart des personnes hospitalisées pour une maladie quelconque, ne se couchent pas à plat. Elles soulèvent le haut de leur torse avec des oreillers ou ajustent leur lit d'hôpital jusqu'à 45 degrés. Cela peut convenir pour de nombreuses maladies, et même être bénéfique pour le reflux gastro-œsophagien, mais cela va à l'encontre des objectifs recherchés dans le cas de la tuberculose.
Comme le prouvent de nombreuses images historiques de patients dans des sanatoriums, l'alitement était souvent mal fait, avec le torse surélevé. Cette position était certainement confortable, non seulement pour les hôtes humains, mais aussi pour les bacilles.
Un excellent résumé de l'importance de la position du corps a été fourni par Scott Welker MD sur un site Internet improbable, Quora :
« La thérapie de repos pour la tuberculose fonctionne principalement en raison de la position du patient lorsqu'il est au repos. Cela s'explique en partie par la réduction du stress sur le système immunitaire et par un air plus pur, mais surtout par le fait que la position allongée prive la tuberculose d'oxygène.
« L'organisme Mycobacterium tuberculosis est un aérobie strict, et il prospère dans des environnements où il y a un excès d'oxygène. L'inverse est également vrai : si on le prive d'oxygène, il se porte mal.
« Pour expliquer cela, je dois d'abord expliquer la physiologie pulmonaire. Il est évident que nous disposons d'une grande réserve pulmonaire. C'est pourquoi vous pouvez respirer suffisamment fort pour courir, travailler dur ou ramer sur un bateau. Vos poumons peuvent supporter un effort beaucoup plus important que celui que vous faites en ce moment. Un adulte en bonne santé peut même s'en sortir après l'ablation d'un poumon entier !
« Au repos, nous n'avons besoin que d'environ 1/3 de la capacité de nos poumons. L'échange d'oxygène a lieu principalement dans le tiers moyen, car le tiers inférieur des poumons est congestionné par le flux sanguin et n'est pas bien aéré. Le tiers supérieur est bien aéré, mais le flux sanguin n'est suffisant que pour le poumon lui-même ; très peu de sang circule dans les vaisseaux d'échange d'oxygène. C'est donc l'une des raisons pour lesquelles la tuberculose favorise le tiers supérieur des poumons ; il y a là des tonnes d'oxygène qui ne sont pas utilisées. Nous l'inspirons, puis l'expirons sans l'absorber... Voici un dessin humoristique que j'ai réalisé pour illustrer cela :
« Ainsi, lorsque vous êtes allongé dans un lit, vous n'utilisez toujours que le tiers central de vos poumons pour l'échange d'oxygène. Le tiers supérieur fait face au plafond et le tiers inférieur au sol. Les tranches du sandwich sont toujours orientées à 90 degrés vers le haut et vers le bas, mais une partie ou la totalité de la colonie de M. tuberculosis dans la poitrine lutte avec moins d'oxygène (qui s'échange dans le tiers central de vos poumons) ou ne reçoit pas d'oxygène du tout (elle est submergée dans le tiers inférieur de vos poumons).
« Dans son brillant manuel de médecine de 1934, le Dr Russel B. Cecil l'a souligné. Même si nous n'avions pas encore compris le modèle des « poumons en tiers » dont je parle ci-dessus, parce que nous n'avions pas l'équipement nécessaire pour prendre la pression sanguine dans les veines pulmonaires et faire des scanners de perfusion en médecine nucléaire, Cecil en a déduit la vérité. Il a déclaré que « le repos est le seul traitement qui s'est avéré entièrement efficace ». Il poursuit en soulignant que les patients atteints d'une maladie d'un seul côté de la poitrine (ce que l'on pouvait voir aux rayons X et à la bronchoscopie) ont tout intérêt à rester allongés, le poumon malade vers le bas.
« Il a même interdit aux patients de s'asseoir sur une chaise ou de s'allonger sur une chaise longue... Le repos est donc efficace contre la tuberculose parce qu'il prive l'organisme d'oxygène.
Tuberculose et haute altitude
L'altitude ralentit la progression de la tuberculose et améliore les chances de guérison. Ce phénomène a été observé avant l'avènement de la chimiothérapie et a été confirmé par des recherches scientifiques récentes. Le texte suivant est tiré d'une étude de 2013.
« L'immunité antimycobactérienne a été testée chez 15 adultes en bonne santé résidant à basse altitude avant et après leur ascension à 3400 mètres, et chez 47 résidents de longue date en haute altitude. L'immunité antimycobactérienne a été évaluée en fonction de la mesure dans laquelle le sang total des participants favorisait ou limitait la croissance des mycobactéries génétiquement modifiées et luminescentes du Bacille Calmette-Guérin (BCG) pendant 96 heures d'incubation... À basse altitude, les mycobactéries se sont développées dans le sang 25 fois plus que dans le plasma de contrôle négatif, tandis que l'ascension à haute altitude a été associée à une restriction de la croissance des mycobactéries à seulement 6 fois plus que dans le plasma [de contrôle négatif]. Il n'y avait aucune preuve de différences dans l'immunité antimycobactérienne à haute altitude entre les personnes qui étaient récemment montées à haute altitude et les résidents de longue date à haute altitude ».
Ce qui précède correspond aux recherches scientifiques menées avant la chimiothérapie, résumées en 2013 dans un article scientifique intitulé « Tuberculosis and High Altitude. Worth a Try in Extensively Drug-Resistant Tuberculosis ? » (Tuberculose et haute altitude. Vaut-il la peine d'essayer dans le cas de la tuberculose ultrarésistante ?)
En 1925, par exemple, les expériences de Novy et Soule sur la « respiration du bacille tuberculeux » ont montré que des concentrations d'oxygène ambiant plus élevées que la normale [...] favorisaient la croissance du bacille [...]. En revanche, l'exposition à des concentrations d'oxygène inférieures à la normale a montré « pour la première fois » que la croissance « diminuait progressivement à mesure que la tension [de l'oxygène] était abaissée » ; deux ans plus tard, les expériences de Corper, Lurie et Uyei ont abouti à des conclusions presque similaires sur les effets des faibles tensions d'oxygène. Puis, en 1939, Kempner a déterminé que le taux d'utilisation de l'oxygène par les bacilles tuberculeux cultivés diminuait de façon curviligne à mesure que le pourcentage d'oxygène des bacilles exposés était réduit ».
À la fin du XIXe et au début du XXe siècle, il était de notoriété publique que l'altitude permettait de lutter contre la tuberculose.
« Lorsque John Henry « Doc » Holliday s'est rendu à Denver, dans le Colorado, en 1882, il échappait à des accusations de meurtre pour son implication dans une fusillade à l'O.K. Corral. Mais il est resté dans l'État... pour le bien de ses poumons. Holliday souffrait de tuberculose et, à l'époque, tout le monde savait que le Colorado était le meilleur endroit pour que les « lungers » se reposent et se rétablissent... Les médecins des XIXe et XXe siècles pensaient que l'air frais, les hautes altitudes et le soleil abondant pouvaient guérir toutes sortes d'affections, et le Colorado offrait ces trois éléments en abondance. Bien que leurs croyances sur la tuberculose ne soient pas tout à fait fondées sur le plan médical, ils avaient en quelque sorte raison à cet égard : L'air frais empêche la tuberculose de se propager, et l'altitude élevée empêche la bactérie de se répandre rapidement dans les poumons... À partir des années 1860, les malades ont commencé à affluer dans le futur État pour suivre la cure d'air frais. Le premier établissement pour tuberculeux de Denver a été construit en 1860, deux ans seulement après la fondation de la ville ».
« L'introduction de la cure en sanatorium a constitué la première véritable mesure de lutte contre la tuberculose. Hermann Brehmer, un étudiant en botanique silésien souffrant de la tuberculose, a reçu l'ordre de son médecin de rechercher un climat plus sain. Il se rendit dans les montagnes de l'Himalaya où il put poursuivre ses études de botanique tout en essayant de se débarrasser de la maladie. À son retour, il est guéri et commence à étudier la médecine. En 1854, il présente sa thèse de doctorat sous le titre prometteur de « La tuberculose est une maladie guérissable ». La même année, il construit une institution à Goebersdorf où, au milieu des sapins et avec une bonne alimentation, les patients sont exposés sur leurs balcons à de l'air frais en continu. Cet établissement est devenu le modèle du développement ultérieur des sanatoriums, une arme puissante dans la lutte contre un adversaire insidieux ».
« La prévalence mondiale de la tuberculose multirésistante, monorésistante, résistante à l'isoniazide et résistante à la rifampicine est respectivement de 11,6 %, 11,8 %, 15,7 % et 9,4 %.
Nourrir les patients avec des antibiotiques toxiques auxquels les bactéries sont résistantes ne fait que produire des morbidités supplémentaires, sans réduire la charge de Mycobaterium tuberculosis. Selon toute vraisemblance, ces morbidités supplémentaires réduisent les chances d'autoguérison qui, avec les mesures de soutien appropriées, peuvent atteindre 50 %. (Voir les paragraphes sur la « tuberculose non traitée »).
La revue scientifique la plus importante au monde, Nature, a déclaré en 2014 : « Curieusement, ces dernières années, certaines « vieilles solutions » ont également été proposées pour lutter contre les souches résistantes aux médicaments, comme la création de structures de type sanatorium pour l'admission des cas incurables. »
Dans l'article de Nature, on entend par « cas incurables » les cas qui ne peuvent être guéris par la chimiothérapie. Mais même avant l'invention de la chimiothérapie, un certain pourcentage de patients gagnait la bataille contre la tuberculose, soit par une autoguérison « mystérieuse », soit par des soins appropriés ne comportant pas de médicaments. Les chances dans les sanatoriums étaient meilleures qu'à domicile.
Tuberculose et vitamine C
Les adeptes de la médecine orthomoléculaire estiment que des mégadoses de vitamine C peuvent contenir n'importe quelle infection, et la tuberculose n'est pas exclue de cette affirmation.
Par tongkatali.org
tongkataliorg3@gmail.com
Mise à jour le 11 août 2024
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC3982203/
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC8663960/
https://reviews.webmd.com/drugs/
drugreview-1744
-rifampin-oral
ou
https://www.drugs.com/comments/
rifampin/?search=&sort_reviews=
lowest_rating#reviews
https://reviews.webmd.com/
drugs/drugreview
-8665-isoniazid-oral
ou
https://www.drugs.com/comments/
isoniazid/?search=&sort_reviews=
lowest_rating#reviews
https://www.mayoclinicproceedings.org/
article/S0025-6196(11)62721-3/fulltext
https://eyewiki.aao.org/Ethambutol_Optic
_Neuropathy
https://bmcearnosethroatdisord.
biomedcentral.com/
articles/10.1186/1472-6815-7-5
https://www.sciencedirect.com/
science/article/
pii/S2405579421000188
https://pubmed.ncbi.nlm.nih.gov/
30333388/
https://pubmed.ncbi.nlm.
nih.gov/25352683/
https://bmcmedicine.biomedcentral.
com/articles/10.1186/
s12916-018-1033-7
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC2647396/
https://bmcmedethics.biomedcentral.
com/articles/
10.1186/1472-6939-14-25
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC4448591/
https://en.wikipedia.org/wiki/
Medecins_Sans_Frontieres
https://www.sciencedirect.com/topics/
medicine-and-
dentistry/bedaquiline
https://erj.ersjournals.com/
content/25/3/564
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC6360468/
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC4663856/
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC3346619/

https://www.nature.com/
articles/s41579-022-00763-4
https://www.nature.com/
articles/nrd.2017.162
https://pubmed.ncbi.nlm.
nih.gov/27012592/
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC3070694/
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC10443783
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC10443783
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC4258661/
https://pubmed.ncbi.nlm.nih.gov/
25790407/
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC4937760/
https://www.thelancet.com/journals/lanres/
article/PIIS2213-2600(23)00097-8/abstract
https://www.thelancet.com/
journals/laninf/
article/PIIS1473-3099(24)00011-2/abstract
https://www.who.int/teams/global-tuberculosis-programme/
tb-reports/global-tuberculosis-report-2023/
tb-disease-burden/1-1-tb-incidence
https://data.worldbank.org/indicator/
SH.TBS.INCD
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC10443783
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC8753649/
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC8703289/
https://www.sciencedirect.com/science/
article/pii/S120197121401707X
https://openres.ersjournals.com/
content/erjor
/5/4/00228-2018.full.pdf
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC3217998/
https://www.who.int/teams/global-tuberculosis-programme/
tb-reports/global-tuberculosis-report-2023/
tb-disease-burden/1-1-tb-incidence
https://en.m.wikipedia.org/wiki/
Southeast_Asia
https://www.annuityadvantage.com/
resources/life-expectancy-tables/
https://www.who.int/teams/
global-tuberculosis-programme/
the-end-tb-strategy
https://www.who.int/publications/
i/item/9789241548908
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC5490523
https://journal.chestnet.org/
article/S0096-0217(16)30299-0/abstract
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC1281640/
https://www.pbs.org/wgbh/
americanexperience/features/
plague-chapter1/
https://www.cambridge.org/core/journals/
medical-history/article/what-tuberculosis-did-
for-modernism-the-influence-of-a-curative
-environment-on-modernist-design-
and-architecture/
https://err.ersjournals.com/content/
31/164/210252
https://jech.bmj.com/
content/68/12/1112
https://www.researchgate.net/
publication/37288971_Association_of_
air_pollutants_and_meteorological_
factors_with_tuberculosis_
a_national_multicenter_
ecological_study_in_China
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC6319124/
journal.chestnet.org/
article/S0096-0217(15)30204-1/abstract
https://www.atsjournals.org/doi/full/
10.1164/rccm.200307-1016OE
https://www.atsjournals.org/doi/full/
10.1164/rccm.200307-1016OE
https://www.sciencedirect.com/topics/
immunology-and-microbiology/lung-gas-exchange

Mont Alto Sanatorium en Pennsylvania, USA
Stannington, UK, Children's Sanatorium, 1926
Un service à l'hôpital Vauclain Tuberculosis Sanatorium, ca. 1920
https://www.quora.com/Was-fresh-air
-and-lots-of-rest-ever-a-genuinely-effective-
treatment-for-some-tuberculosis-patients
https://www.ncbi.nlm.nih.gov/
pmc/articles/PMC3772817/
https://www.atsjournals.org/doi/
full/10.1164/rccm.201311-2043OE
https://www.history.com/news/the-
disease-that-helped-put-colorado-on-the-map
https://globaltb.njms.rutgers.edu/
abouttb/historyoftb.php
https://idpjournal.biomedcentral.com/
articles/10.1186/s40249-023-01107-x
https://www.nature.com/
articles/ja2014108#ref-CR36e
Mais si la médecine orthomoléculaire a ses avantages, les effets de la vitamine C sur la tuberculose sont probablement surestimés.
En l'absence d'études cliniques ou épidémiologiques prouvant les bienfaits de la vitamine C dans le traitement de la tuberculose, les adeptes de la vitamine C se réfèrent généralement à l'article suivant, publié en 2013 dans la revue scientifique la plus renommée, Nature, par Catherine Vilchèze et al :
« Mycobacterium tuberculosis est extraordinairement sensible à la destruction par une réaction de Fenton induite par la vitamine C... Nous montrons ici que la vitamine C, un composé connu pour déclencher la réaction de Fenton, stérilise les cultures de Mycobacterium tuberculosis sensible et résistant aux médicaments, l'agent causal de la tuberculose... L'activité bactéricide de la vitamine C contre M. tuberculosis dépend de niveaux élevés d'ions ferreux et de la production d'espèces réactives de l'oxygène, et provoque un effet pléiotrope affectant plusieurs processus biologiques ».
https://www.nature.com/
articles/ncomms2898

L'emplacement original de la vidéo se trouve sur Youtube.
S'agit-il d'une avancée dans la lutte contre la tuberculose ? Malheureusement non. Il y a un long, très long chemin entre les études en laboratoire et le traitement d'une maladie humaine.
Vous souvenez-vous du battage publicitaire selon lequel l'eau de Javel pouvait tuer Covid ? C'est effectivement le cas, en tant que désinfectant de surface. Et la tuberculose peut être tuée dans des boîtes de laboratoire avec du vinaigre ou de l'alcool (ou de l'eau de Javel, d'ailleurs) beaucoup plus rapidement qu'avec de la vitamine C.
Le problème est d'amener les molécules tueuses là où se trouvent les bactéries, par exemple dans les macrophages des poumons, sans endommager gravement l'organisme hôte, ni même le tuer (ce qui éradique certainement l'agent pathogène).

Citation tirée de l'article « Vitamin C Potentiates the Killing of Mycobacterium tuberculosis by the First-Line Tuberculosis Drugs Isoniazid and Rifampin in Mice » (La vitamine C potentialise la destruction de Mycobacterium tuberculosis par les médicaments de première ligne contre la tuberculose que sont l'isoniazide et la rifampine chez la souris), dont elle est l'auteur principal :
« Nous avons précédemment découvert que de fortes concentrations de vitamine C stérilisent les cultures de Mycobacterium tuberculosis sensibles et résistantes aux médicaments... In vivo, nous avons montré que le niveau de vitamine C dans le sérum de souris peut être augmenté par injection intrapéritonéale de vitamine C pour atteindre des niveaux de vitamine C proches des concentrations requises pour l'activité in vitro... Étant donné qu'une dose [inhibitrice] de 4 mM de vitamine C est difficile à atteindre in vivo, nous avons testé une concentration subinhibitrice de vitamine C (1 mM) ajoutée à une combinaison d'INH [isoniazide] et de RIF [rifampicine]. Alors que l'INH et le RIF combinés stérilisaient une culture de M. tuberculosis en 3 à 4 semaines, l'ajout de 1 mM de vitamine C à ce traitement a raccourci le temps de stérilisation de 7 jours ».
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC5826150/
De quelles quantités de vitamine C s'agit-il ? Il ne s'agit pas de quelques grammes de vitamine C par voie orale qui peuvent être avalés par jour par un adulte.
« Les injections intraveineuses (i.v.) ou intrapéritonéales (i.p.) [...] de vitamine C (1 g/kg de poids corporel) chez les souris ont donné des concentrations plasmatiques maximales. de vitamine C (1 g/kg de poids corporel) chez la souris ont donné des concentrations plasmatiques maximales de 15 mM et 7 mM, respectivement, alors que l'ajout de vitamine C à l'eau de boisson des souris à une dose de 6g/litre n'a permis d'obtenir qu'une concentration plasmatique de 40 μM après 4 semaines. L'administration de 4,5 g/kg de vitamine C par injection i.p. s'est révélée néfaste pour les souris, alors que 3 g/kg a été bien toléré. »
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC5826150/
4,5 grammes par kg par voie intrapéritonéale (dans la cavité abdominale) étaient préjudiciables... Pour un homme de 70 kg, cela représente 315 grammes de vitamine C injectés dans l'abdomen.
Chez les souris, 3 grammes par kg ont été bien tolérés. Pour un être humain de 70 kg, cela correspond à 210 grammes injectés.
Et même cette mégadose n'a fonctionné qu'en association avec deux médicaments hautement toxiques.
Les études de laboratoire peuvent vraiment être trompeuses et donner de faux espoirs.
Tout patient qui envisage de traiter sa tuberculose avec de la vitamine C par voie orale, comme le préconisent les charlatans de la vitamine, peut être assuré que cela n'aura pas l'effet escompté.
Tuberculose et fer
« Comme tous les pathogènes humains, Mtb a besoin de fer pour sa croissance et sa virulence... L'absorption du fer par Mtb est un processus complexe, qui nécessite la biosynthèse et l'exportation ultérieure des sidérophores de Mtb, suivies par le piégeage du fer ferrique et l'importation des sidérophores ferriques dans Mtb... La bataille pour le fer entre l'hôte humain et les bactéries s'est transformée en un jeu sophistiqué du chat et de la souris, dans lequel les bactéries ont développé des voies complexes pour voler le fer des protéines de l'hôte, et pour contourner ce problème, les humains ont développé des protéines pour neutraliser les voies bactériennes de piégeage du fer ».
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC6568009/
Une fonction moins connue du système immunitaire consiste à limiter la disponibilité du fer.
« Étant donné que pratiquement tous les agents pathogènes humains ont absolument besoin de fer, une facette importante du système immunitaire inné consiste à limiter la disponibilité du fer pour les microbes envahisseurs, dans le cadre d'un processus appelé immunité nutritionnelle... La limitation du fer comme défense immunitaire innée... L'hémoglobine des érythrocytes sénescents est méticuleusement recyclée par les macrophages ».
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC3676888/
La limitation du fer est une défense immunitaire innée. Dans les infections chroniques comme la tuberculose, la limitation du fer conduit à une anémie inflammatoire. La prise de suppléments de fer pour soulager l'anémie souvent observée chez les patients tuberculeux n'est probablement pas une stratégie judicieuse.
« L'augmentation des niveaux de Fe dans l'hôte favorise la croissance du Mtb et la pathogenèse de la tuberculose (TB), tandis que la supplémentation en Fe chez les individus asymptomatiques infectés de manière latente est un facteur de risque significatif pour la réactivation de la maladie ».
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC6722820/
Les macrophages sont extraordinairement riches en fer.
« Les macrophages jouent un rôle crucial dans le trafic du fer, car ils recyclent la grande quantité de fer obtenue par la dégradation de l'hémoglobine. Ils semblent également particulièrement adaptés à la manipulation et au stockage de quantités de fer qui seraient toxiques pour d'autres types de cellules ».
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC8615895/
Attention, « Mycobacterium tuberculosis... s'attaque principalement aux macrophages et inhibe leur apoptose ».
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC6359177/
Les macrophages infectés par Mycobacterium tuberculosis étant riches en ions ferriques, il serait logique de les considérer comme des cibles appropriées pour les réactions de Fenton induites par la vitamine C.
Les macrophages infectés par Mycobacterium tuberculosis étant riches en ions ferriques, il serait logique de les considérer comme des cibles appropriées pour les réactions de Fenton induites par la vitamine C.
La tuberculose, une maladie nutritionnelle
On a longtemps pensé que la tuberculose était une maladie sociale qui touchait principalement des personnes pauvres, mal nourries et vivant dans des lieux où l'air est très pollué, à l'intérieur comme à l'extérieur.
Mais cette observation n'est pas suffisamment précise. Non seulement certaines personnes plus aisées tombent également malades de la tuberculose active, mais même parmi les pauvres des pays les plus pauvres, la grande majorité d'entre eux ne contractent pas la tuberculose. Le taux d'incidence de la tuberculose active, même dans les pays les plus touchés, est inférieur à 1 %.
Il est certain que si l'on rend visite aux patients tuberculeux dans les communautés, un grand nombre d'entre eux seront mal nourris. S'ils n'étaient pas déjà mal nourris lorsqu'ils ont contracté la tuberculose, il est probable que la maladie les rendra mal nourris.
Il existe clairement une corrélation entre la nutrition et la tuberculose, mais ce ne sont pas principalement les pauvres qui contractent la maladie.
La tuberculose frappe surtout les personnes maigres (même si elles sont riches) et les personnes qui ne mangent pas de viande (non pas parce qu'elles n'en ont pas les moyens, mais pour des raisons religieuses ou idéologiques).
« Dans une étude portant sur 1 717 655 Norvégiens âgés de plus de 15 ans et suivis pendant 8 à 19 ans après avoir participé à un programme de dépistage radiographique, le risque relatif de tuberculose chez les personnes appartenant à la catégorie d'indice de masse corporelle (IMC) la plus faible était plus de cinq fois supérieur à celui du groupe appartenant à la catégorie d'IMC la plus élevée... Une autre étude menée à Londres a révélé que les Asiatiques hindous présentaient un risque accru de tuberculose par rapport aux musulmans. La religion n'avait pas d'influence indépendante après ajustement pour le végétarisme (fréquent chez les Asiatiques hindous). Le risque de tuberculose tend à augmenter avec la diminution de la fréquence de la consommation de viande ou de poisson. Les lacto-végétariens avaient un risque multiplié par 8,5 par rapport aux consommateurs quotidiens de viande ou de poisson ».
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC2813110/
Les personnes en sous-poids, soit par choix, soit parce qu'elles n'ont pas assez d'argent pour acheter de la nourriture, sont plus susceptibles de tomber malades de la tuberculose que les personnes en surpoids ou obèses. C'est un fait établi, prouvé par des études épidémiologiques.
Pourquoi les personnes minces sont-elles plus susceptibles de contracter la tuberculose ?
Voici quelques spéculations biochimiques qui peuvent être vraies ou fausses.
Cela pourrait être dû à l'hormone leptine. La leptine est synthétisée dans les adipocytes (cellules graisseuses). Plus il y a d'adipocytes, plus il y a de leptine.
La leptine affecte les cellules immunitaires, les orientant vers l'inflammation. Cela est souvent indésirable, mais pas dans le cas de la tuberculose, où la leptine fait apparemment partie d'une défense immunitaire efficace, empêchant la tuberculose latente de devenir active.
Bien qu'il soit prouvé qu'un IMC élevé protège contre la tuberculose maladie, il serait intéressant de savoir comment la prise de poids affecte la guérison de la tuberculose.
En effet, la prise de poids dans les cas de tuberculose traitée par chimiothérapie est associée à de meilleurs résultats.
Lorsque le mouvement des sanatoriums a vu le jour au milieu du XIXe siècle, l'air frais n'était que l'un des deux piliers du traitement, l'autre, non moins important, étant les repas somptueux. Combinées, ces deux prescriptions ont permis d'obtenir des taux de guérison remarquables.
Le nom traditionnel de la tuberculose est « consomption ». La déperdition dans la tuberculose ne se produit pas seulement parce que les gens sont malades. Elle est plutôt le résultat d'une manipulation délibérée et habile du métabolisme de l'hôte par Mycobacterium tuberculosis, conçue pour saper la réponse immunitaire de l'hôte dans le seul but d'assurer la survie et la propagation de la bactérie.
Comment réagir en tant que patient tuberculeux ? Mangez ! Manger de la viande ! Manger à outrance ! Prendre du poids! Se préoccuper des maladies liées à l'obésité après la tuberculose.
Tuberculose et inflammation
Les cytokines sont de petites protéines synthétisées dans toutes sortes de cellules, mais surtout dans les cellules immunitaires. Elles sortent des cellules pour fonctionner comme des molécules de signalisation entre cellules proches. Les cytokines comprennent les interférons, les interleukines et les facteurs de nécrose tumorale. La plupart des cytokines transmettent des signaux pro-inflammatoires, mais certaines sont anti-inflammatoires.
Les cytokines jouent un rôle clé dans les réponses du système immunitaire aux infections, aux blessures et aux cancers. Un système immunitaire dont les cytokines fonctionnent correctement peut généralement éliminer les infections bactériennes.
Cependant, même un système immunitaire sain ne peut souvent pas vaincre les infections à Mycobacterium tuberculosis, car cet agent pathogène se défend en régulant à la baisse ou en inhibant les cytokines pro-inflammatoires, dont le facteur de nécrose tumorale.
Grâce à la manipulation habile des cytokines par Mycobacterium tuberculosis, les bactéries qui ont été englouties principalement dans les phagosomes des macrophages sont épargnées de la destruction qui se produirait si les phagosomes fusionnaient avec les lysosomes.
Mycobacterium tuberculosis bloque cette fusion, peut-être par l'inhibition du facteur de nécrose tumorale, ou par d'autres voies qui ne sont pas entièrement comprises.
La tuberculose peut être expliquée comme une maladie de l'inflammation altérée.
Ceci est également évident dans la susceptibilité accrue à la tuberculose des personnes vivant avec le HIV. Elles sont également plus susceptibles de succomber à la maladie.
En revanche, un système immunitaire sain peut se défendre. Dans une réponse inflammatoire qui peut être sous-optimale mais qui fonctionne quand même, un système immunitaire sain peut isoler Mycobacteria tuberculosis dans des granulomes, formés par l'agrégation de différentes cellules immunitaires, principalement des macrophages.
« La tuberculose est une maladie infectieuse courante et mortelle causée par une bactérie très performante, Mycobacterium tuberculosis (Mtb). De multiples facteurs immunitaires de l'hôte contrôlent la formation d'un agrégat auto-organisé de cellules immunitaires appelé granulome dans les poumons après l'inhalation de Mtb. L'un de ces facteurs, le facteur de nécrose tumorale-α (TNF), est une protéine qui régule les réponses immunitaires inflammatoires. La disponibilité du TNF dans un granulome tuberculeux a été proposée pour jouer un rôle critique dans l'immunité protectrice contre la tuberculose ».
https://journals.plos.org/ploscompbiol/
article?id=10.1371/journal.pcbi.1000778
La tuberculose étant une maladie caractérisée par un système immunitaire déficient et, au stade initial, par une activité potentiellement insuffisante du facteur de nécrose tumorale, on peut être tenté de plaider en faveur d'une augmentation de l'inflammation induite par le facteur de nécrose tumorale.
L'inflammation systémique induite par le facteur de nécrose tumorale est une conséquence courante des habitudes alimentaires occidentales malsaines qui conduisent à l'obésité et au diabète. Les maladies inflammatoires telles que la polyarthrite rhumatoïde ou les maladies inflammatoires de l'intestin, pour n'en citer que deux, sont des affections qui peuvent être traitées par des inhibiteurs du TNF. L'inconvénient des inhibiteurs du TNF est la réactivation possible de la tuberculose.
L'augmentation de l'inflammation systémique peut-elle donc guérir la tuberculose ? Si seulement les choses étaient aussi simples.
Mais, paradoxalement, lorsque la tuberculose est déjà active parce que l'endiguement inflammatoire dans les granulomes a échoué, l'augmentation de l'inflammation ne résoudra plus le problème.
Il existe des preuves épidémiologiques à ce sujet. Lorsque de jeunes adultes dotés d'un système immunitaire fort souffrent d'une tuberculose active, ils tombent souvent violemment malades.
Au contraire, chez les patients âgés dont le système immunitaire est affaibli par l'âge, la tuberculose active se manifeste souvent par des symptômes cliniques moindres, voire inexistants.
« La plupart des cas de tuberculose chez les personnes âgées sont liés à la réactivation de lésions restées dormantes. Le réveil de ces lésions est imputable à des modifications du système immunitaire liées à la sénescence... Les symptômes de la tuberculose active sont non spécifiques et moins prononcés chez les personnes âgées ».
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC8703289/
Tuberculose et vitamine D
Un certain nombre d'études ont montré que la tuberculose est associée à un faible statut en vitamine D.
« Une étude cas-témoins a été menée dans un hôpital de soins tertiaires de 2014 à 2016, incluant 50 patients adultes nouvellement diagnostiqués avec des expectorations positives de tuberculose pulmonaire... et 50 participants sains appariés selon l'âge et le sexe comme groupe de contrôle. Résultats : Dans les deux groupes, la majorité était des hommes (88%). L'IMC était significativement plus bas dans le groupe tuberculose (19,40 (17,20, 22,0) vs. 24,00 (22,50, 25,47)). Les taux sériques de vitamine D étaient significativement plus bas dans le groupe tuberculose (19 (7,75, 27,25) ng/dl) que dans le groupe témoin (25 (19,75, 32,00) ng/dl). Sur les 50 patients atteints de tuberculose, 27 (54%) présentaient une carence en vitamine D, alors que parmi les témoins sains, seuls 13 (26%) en présentaient une. Parmi les patients atteints de tuberculose pulmonaire déficiente en vitamine D, 44% présentaient des AFB 3+/hpf lors de l'examen du frottis d'expectoration. Conclusion : La prévalence de la carence en vitamine D dans les cas de tuberculose pulmonaire est très élevée. L'hypovitaminose D était associée à des symptômes cliniques plus graves, à une positivité plus élevée du frottis d'expectoration et à des lésions étendues sur les radiographies du thorax ».
https://onlinelibrary.wiley.com/
doi/10.1155/2021/5285841
La valeur « 3+/hpf AFB » dans la citation ci-dessus fait référence au nombre de bactéries découvertes dans les expectorations lors d'un examen microscopique. « La lecture des frottis est une étape critique de l'examen microscopique des expectorations. Le manuel de la Global Laboratory Initiative (GLI) pour la microscopie acido-alcoolique spécifie des lignes directrices pour la lecture, l'enregistrement et la communication des résultats pour les méthodes de Ziehl-Neelsen et d'auramine.
Le nombre recommandé de champs visuels à examiner est de 150 pour un frottis de 3 cm x 2 cm et de 100 pour un frottis de 2 cm x 1 cm (Note : 150 et 100 champs visuels peuvent être désignés comme « 1 longueur », ce qui signifie que les champs visuels sont examinés d'un bout à l'autre)...
Les résultats de la microscopie acido-alcoolique peuvent être rapportés selon les normes suivantes basées sur l'Organisation mondiale de la santé et World Health Organization and International Union Against Tuberculosis and Lung Diseases (WHO-IUTLD): Pour la Ziehl-Neelsen Method (via light/brightfield microscopy)
Pas de bacilles acido-alcoolo-résistants (AFB) observés - Indiquer « 0 ». Cela signifie qu'aucun AFB n'a été observé sur 2 longueurs (c'est-à-dire 300 champs visuels), ce qui confère un résultat « négatif ». 1-9 AFB sur 1 longueur - Enregistrer le nombre réel d'AFB observés (par ex. +1, +2, +9). Notez que le signe plus doit précéder le nombre. Il s'agit également d'un résultat positif peu abondant.
10-99 AFB en 1 longueur - Signaler comme « 1+ ». Notez que le signe plus doit être placé après le nombre. Il s'agit d'un résultat positif.
1-10 AFB par champ dans au moins 50 champs visuels - Indiquer « 2+ ». Notez que le signe plus doit venir après le nombre. Il s'agit d'un résultat positif.
Plus de 10 BFA par champ dans au moins 20 champs visuels- Indiquer « 3+ ». Notez que le signe plus doit suivre le nombre. Il s'agit d'un résultat positif et hautement infectieux ».
https://www.ncbi.nlm.nih.gov/
books/NBK537121/
Lorsque les mycobactéries tuberculeuses envahissent le corps humain par les poumons, elles sont (comme toute autre bactérie) ingérées par les macrophages. À l'intérieur des macrophages, les bactéries sont alors concentrées dans des organites appelés phagosomes.
Selon un processus sain, les phagosomes fusionnent avec les lysosomes, un autre organite. Les substances chimiques agressives contenues dans les lysosomes tuent alors les bactéries.
Mais les choses tournent mal lorsque l'agent pathogène est Mycobacteria tuberculosis. Une fois dans le phagosome, Mycobacterium tuberculosis sécrète des molécules qui empêchent la fusion des phagosomes avec les lysosomes, ce qui permet aux mycobactéries de rester en vie et de se dupliquer.
Tôt ou tard, les macrophages infectés par Mycobacterium tuberculosis meurent d'une mort chaotique au cours de laquelle leurs parois cellulaires éclatent. Ce type de mort cellulaire est appelé nécrose. Lors de la nécrose, les mycobactéries se libèrent et sont ingérées par d'autres macrophages situés à proximité. C'est ainsi que la tuberculose se propage dans l'organisme hôte.
Il existe un autre type de mort cellulaire, appelé apoptose (mort cellulaire programmée). Cela se produirait si les phagosomes et les lysosomes à l'intérieur des macrophages pouvaient fusionner, et les mycobactéries seraient tuées dans ces phago-lysosomes, et la cellule mourrait lorsqu'elle serait épuisée par cette fonction immunitaire innée.
Ce type de mort cellulaire, l'apoptose, libérerait des bactéries vivantes dans son voisinage et n'aurait pas les effets néfastes de la nécrose.
La manière dont Mycobacterium tuberculosis empêche la fusion des phagosomes avec les lysosomes a fait l'objet de recherches intensives.
Deux voies potentielles sont apparues. L'une implique l'enzyme intracellulaire caspase-3, qui contrôle l'apoptose. L'autre concerne une protéine de l'enveloppe des phagosomes, appelée TACO (tryptophan-aspartatecontaining coat protein ).
Les phagosomes qui ont accumulé Mycobacteria tuberculosis contiennent beaucoup plus de TACO qu'il ne devrait y en avoir. Et ce n'est pas Mycobacteria tuberculosis qui fabrique cette protéine. Il s'agit plutôt d'une protéine codée dans le génome humain, et les Mycobacteria tuberculosis ne font que disséminer des molécules de signal qui amènent les macrophages à exprimer excessivement le gène du TACO.
Il s'agit déjà de biochimie cellulaire à un niveau étonnamment profond.
Mettons maintenant la vitamine D dans la balance. La vitamine D a apparemment la capacité d'interférer avec le mécanisme complexe par lequel Mycobacteria tuberculosis provoque la surexpression du gène TACO dans les revêtements des phagosomes.
« Récemment, il a été reconnu que le gène codant pour la protéine d'enveloppe contenant du tryptophane et de l'aspartate (TACO) jouait un rôle crucial dans la survie de Mycobacterium tuberculosis dans les macrophages humains. La régulation du gène TACO étant encore mal comprise, la présente étude a pour but d'explorer le rôle des vitamines (A, C, D et E) dans la transcription du gène TACO. Cette étude a révélé que l'action synergique de la vitamine D3 et de l'acide rétinoïque (AR) avait la capacité inhérente de réduire la transcription du gène TACO dans les macrophages humains. Sur la base de ces résultats, nous proposons que l'action synergique de l'acide rétinoïque et de la vitamine D puisse être importante dans la prévention/contrôle de l'infection par M. tuberculosis ».
https://www.sciencedirect.com/science/
article/abs/pii/S0006291X03018904
L'acide rétinoïque(AR) est un métabolite de la vitamine A.
La tuberculose et... qu'est-ce que c'était ?
En médecine, les petites choses peuvent parfois changer la donne.
Lorsque Ignaz Semmelweis a insisté pour que les médecins se lavent les mains, il a été ridiculisé. Il est mort dans un asile psychiatrique. Aujourd'hui, il est considéré comme un pionnier de la médecine hospitalière et comme le héros des futures mères.
Tu Youyou, pharmacologue chinoise, a reçu le prix Nobel 2015 de physiologie ou de médecine pour avoir découvert l'artémisinine, un médicament contre le paludisme, extrait d'une herbe discrète, Artemisia annua. Elle a découvert cette herbe dans d'anciens textes médicaux chinois.
Et si quelque chose de similaire pouvait se produire dans le contexte de la tuberculose ? Et si une solution se trouvait sous notre nez, mais passait inaperçue depuis lors ?
Dans le monde, 2 milliards de personnes sont infectées par la tuberculose, mais seulement 10 millions d'entre elles tombent malades chaque année (0,5 %). Y a-t-il quelque chose de spécifique, présent ou absent, dans les habitudes quotidiennes des personnes qui passent de la tuberculose-infection à la tuberculose-maladie ?
Cette information pourrait-elle être utile dans le traitement de la maladie ?
Ce n'est qu'un fantasme... mais que se passerait-il si quelque chose d'aussi anodin que la consommation de thé faisait une énorme différence ?
Des études épidémiologiques pourraient le démontrer. Aussi farfelu que cela puisse paraître, des scientifiques de Singapour se sont en effet penchés sur la question. Sobres, pas à la recherche de miracles. Mais tout de même.
« Des études expérimentales ont montré que les polyphénols du thé pouvaient inhiber la croissance de Mycobacterium tuberculosis. Cependant, aucune étude épidémiologique prospective n'a examiné la consommation de thé et le risque de tuberculose active. Nous avons étudié cette association dans le cadre de la Singapore Chinese Health Study, une cohorte prospective basée sur la population de 63 257 Chinois âgés de 45 à 74 ans, recrutés entre 1993 et 1998 à Singapour. Des informations sur la consommation habituelle de thé (y compris le thé noir et le thé vert) et de café ont été recueillies au moyen de questionnaires structurés. Les cas incidents de tuberculose active ont été identifiés par couplage avec le registre national de la tuberculose jusqu'au 31 décembre 2014. Des modèles d'aléas proportionnels de Cox ont été utilisés pour estimer la relation entre la consommation de thé et de café et le risque de tuberculose. Sur une période moyenne de 16,8 ans de suivi, nous avons identifié 1249 cas incidents de tuberculose active. La consommation de thé noir ou de thé vert a été associée à une réduction dose-dépendante du risque de tuberculose. Par rapport aux non-buveurs, le rapport de risque (HR) ... était de 1,01 chez les buveurs de thé mensuels, de 0,84 chez les buveurs hebdomadaires et de 0,82 chez les buveurs quotidiens. La consommation de café ou de caféine n'était pas significativement associée au risque de tuberculose.
https://www.ncbi.nlm.nih.gov/
pmc/articles/PMC5490523/
Il est intéressant de savoir, dans ce contexte, comment la consommation de thé par habitant dans le monde se compare aux statistiques d'incidence de la tuberculose.
Consommation de thé par habitant
https://en.m.wikipedia.org/wiki/
List_of_countries_by_tea_
consumption_per_capita
Incidence de la tuberculose par pays
https://data.worldbank.org/
indicator/SH.TBS.INCD
Les études épidémiologiques sont très pertinentes pour le comportement humain. Elles sont fiables et exploitables. Sur la base de ces études, nous pouvons décider d'arrêter de fumer, de faire plus d'exercice, de ne pas manger de graisses trans, d'utiliser plus d'huile d'olive dans la préparation de nos aliments... ou de boire plus de thé.
Les biochimistes peuvent découvrir les processus qui permettent à une bactérie de persister. C'est important et intéressant, mais il est difficile de déduire des régimes à partir de résultats biochimiques, et si on le fait, on peut souvent se tromper. Il y a plusieurs décennies, la propagation de la margarine (à l'époque riche en acides gras trans) en tant qu'alternative plus saine au beurre était basée sur des théories biochimiques, qui ont été démenties par des études épidémiologiques.
Gardant cela à l'esprit, examinons les recherches microbiologiques et biochimiques sur la tuberculose et le thé.
Les mycobactéries font des macrophages et des cellules immunitaires similaires leur niche de survie. Les macrophages détectent et ingèrent d'abord les mycobactéries. À l'intérieur des macrophages, les bactéries sont encapsulées dans des phagosomes. Si tout se passe comme prévu, les phagosomes fusionnent avec les lysosomes et les bactéries sont dégradées (tuées) par la chimie des lysosomes.
Mais les mycobactéries manipulent les phagosomes de manière à ce qu'ils ne puissent pas fusionner avec les lysosomes, ce qui fait que les bactéries ne sont pas tuées.
Les scientifiques ont élucidé ce qui se passe. La clé, apparemment, est une protéine de revêtement des phagosomes. Cette protéine est appelée TACO (tryptophane-aspartate containing coat protein). Elle est synthétisée dans les macrophages par la transcription de certains gènes.
Mycobacteria tuberculosis génère des signaux chimiques qui conduisent les macrophages à synthétiser plus de TACO qu'ils ne le feraient normalement. Or, si le TACO est trop exprimé sur les phagosomes, il inhibe la fusion des phagosomes avec les lysosomes et, par conséquent, les bactéries ne sont pas tuées.
Il s'agirait donc d'inhiber la synthèse du TACO dans les macrophages, pour que la fusion des phagosomes avec les lysosomes puisse suivre son cours et éliminer les bactéries.
Or, le principal phénol du thé, l'épigallocatéchine-3-gallate (EGCG), en est apparemment capable.
« Des données de laboratoire suggèrent que l'épigallocatéchine-3-gallate (EGCG) contenue dans les feuilles de thé... peut inhiber la survie du bacille tuberculeux dans les macrophages en inhibant la transcription du gène TACO (tryptophane-aspartate contenant la protéine d'enveloppe) dans les macrophages ».
Tuberculose et ail
L'ail est un pilier de la médecine traditionnelle depuis des siècles, voire des millénaires, partout dans le monde où il pousse.
Au tournant du 19e et du 20e siècle, certains médecins occidentaux ont essayé l'ail comme traitement de la tuberculose.
« Au tournant du siècle, W. C. Minchin, chef du service de tuberculose d'un hôpital de Dublin, a écrit que l'ail avait un taux de guérison remarquable pour la tuberculose. L'ail était utilisé comme inhalant, pris en interne, appliqué en compresse et en pommade. M. W. McDuffie, à peu près à la même époque à New York, a comparé l'ail à 55 autres traitements de la tuberculose et a conclu qu'il était le plus efficace ». Citation extraite du fichier pdf suivant disponible en ligne :
https://journals.asm.org/doi/pdf/
10.1128/aac.27.4.485
Mais alors que la thérapie des sanatoriums, même si elle était très coûteuse, avait un taux de réussite perçu comme suffisamment bon contre la tuberculose pour prendre son essor à partir du milieu du XIXe siècle, l'ail, même s'il était facilement abordable, n'a jamais convaincu suffisamment de médecins et de patients pour qu'il connaisse un essor similaire.
Si l'ail présente de nombreux avantages pour la santé, aucune étude clinique ou épidémiologique ne prouve son efficacité dans le traitement de la tuberculose.
Il existe cependant des études qui ont testé les effets de l'ail sur la tuberculose dans des boîtes de laboratoire et sur des souris.
« Des extraits d'ail riches en allicine et en ajoène ont montré une activité antimycobactérienne appréciable par rapport aux médicaments standard. »
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC4090836/
« Nous rapportons ici que l'extrait d'allicine/ail présente de fortes réponses antimycobactériennes in vitro et in vivo contre les souches de tuberculose sensibles aux médicaments, MDR et XDR. Outre la destruction directe, l'allicine induit également des cytokines pro-inflammatoires dans les macrophages. En outre, le traitement par allicine/extrait d'ail dans des modèles murins d'infection a entraîné l'induction d'une forte réponse Th1 protectrice, conduisant à une réduction drastique de la charge mycobactérienne. Ces résultats indiquent que l'extrait d'allicine/ail possède une activité antibactérienne et immunomodulatrice. »
https://www.sciencedirect.com/science/
article/abs/pii/S037887411831763X
La citation ci-dessus mentionne que « l'allicine induit également des cytokines pro-inflammatoires dans les macrophages ».
Les cytokines pro-inflammatoires, telles que le TNF alpha (tumor necrosis responsible alpha), ont mauvaise presse car elles aggravent les maladies auto-immunes telles que la polyarthrite rhumatoïde. C'est pourquoi l'industrie pharmaceutique a mis au point des inhibiteurs du TNF... Mais les cytokines pro-inflammatoires présentes dans les macrophages ont une raison d'être. Elles régulent la destruction des bactéries englouties.
Les inhibiteurs du TNF ont un effet secondaire regrettable : chez les patients qui les utilisent, une infection tuberculeuse latente peut se transformer en tuberculose active.
« Le facteur de nécrose tumorale (TNF) est une cytokine inflammatoire puissante qui joue un rôle important dans l'immunité contre de nombreuses infections bactériennes, y compris Mycobacterium tuberculosis (Mtb), l'agent causal de la tuberculose (TB) chez l'homme. [Certains médicaments] sont des agents anti-TNF utilisés pour traiter une série de maladies inflammatoires/auto-immunes, telles que la polyarthrite rhumatoïde. L'utilisation de certains de ces médicaments a été liée à la réactivation de la tuberculose ».
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC2940142/
Contrairement à d'autres bactéries plus simples, Mycobacterium tuberculosis s'empare des macrophages et en fait son foyer principal. « La tuberculose et l'art de la manipulation des macrophages ».
https://academic.oup.com/femspd/
article/76/4/fty037/4970761?
login=false
L'un des principaux outils dont dispose Mycobacterium tuberculosis pour faire des macrophages sa niche de survie est la régulation à la baisse des cytokines pro-inflammatoires telles que le TNF (facteur de nécrose tumorale).
« M. tuberculosis peut échapper à l'immunité antituberculeuse en inhibant la production de TNF des cellules hôtes par l'expression de composants mycobactériens spécifiques ».
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC4895118/
Par conséquent, si l'ail peut effectivement interférer avec l'inhibition du TNF par Mycobacterium tuberculosis, cette plante pourrait jouer un rôle dans un régime antituberculeux à multiples facettes, mais l'ail en lui-même n'est probablement pas un remède magique contre la tuberculose.
Tuberculose et curcuma
Le curcuma réduit la fréquence et l'intensité de la toux chez les patients atteints de tuberculose.
Il s'agit d'une observation simple, facile à vérifier par toute personne qui est un patient ou qui s'occupe d'un patient.
Cela ne signifie pas que le curcuma guérit la tuberculose.
Le curcuma est une épice utilisée dans les currys. La consommation de 10 ou 20 grammes par jour ne pose aucun problème. En revanche, la curcumine, le principe actif, est mal absorbée.
Le curcuma et la curcumine ont surtout été étudiés pour le traitement des maladies inflammatoires, pas pour la tuberculose.
« Le curcuma ou ses dérivés peuvent être utilisés de manière sûre et efficace comme adjuvants ou comme thérapie principale pour ces maladies [maladies inflammatoires de l'intestin, arthrose, lupus érythémateux disséminé, psoriasis et sclérose] ».
https://www.tandfonline.com/doi/
abs/10.1080/10408398.2020.1850417
« La curcumine inhibe ces maladies auto-immunes en régulant les cytokines inflammatoires telles que IL-1beta, IL-6, IL-12, TNF-alpha et IFN-gamma et les voies de signalisation JAK-STAT, AP-1 et NF-kappaB associées dans les cellules immunitaires. »
https://pubmed.ncbi.nlm.
nih.gov/17569223/
Une étude américaine pionnière a examiné la curcumine pour la tuberculose.
« Nous avons constaté que la curcumine améliorait la clairance de MTB [Mycobacterium tuberculosis] dans les monocytes humains THP-1 différenciés et dans les macrophages alvéolaires humains primaires. Nous avons également constaté que la curcumine était un inducteur de l'apoptose dépendante de la caspase-3 et de l'autophagie. La curcumine médiait ces fonctions cellulaires anti-MTB, en partie, via l'inhibition de l'activation du facteur nucléaire kappa B. »
https://pubmed.ncbi.nlm.
nih.gov/27012592/
"Caspase-3 is one of the members of the family of caspases (cysteine-aspartic-proteases) which are proteolytic enzymes known for their key roles in apoptosis."
https://www.sciencedirect.com/topics/
biochemistry-genetics-and-molecular-
biology/caspase-3
L'apoptose implique l'extermination contrôlée des bactéries, voire des cellules cancéreuses, au sein des macrophages. Si l'apoptose des macrophages infectés par Mycobacteria tuberculosis peut être induite à grande échelle, cela sent la victoire.
Tuberculose et fruit du durian
L'ail et le curcuma ont fait l'objet d'études approfondies pour lutter contre la tuberculose. Pas le durian.
Le durian a fait son entrée dans cet article par le biais de preuves anecdotiques.
Il a été observé qu'une portion généreuse de ce fruit provoquait des épisodes de toux, peu après la consommation, chez un patient atteint d'une tuberculose active de faible intensité. La toux s'intensifiait pendant 10 ou 15 minutes, puis les poumons étaient débarrassés des mucosités pendant plusieurs heures. L'ingestion de durian a donc agi comme un expectorant.
Mais le durian ne se contente pas de débarrasser les poumons des mucosités. Il se trouve que, de tous les aliments consommés par l'homme, le durian est de loin le plus riche en y-glutamylcystéine (y-EC). L'y-EC est un précurseur du glutathion, une molécule essentielle à la fonction immunitaire cellulaire. Le glutathion lui-même n'est pas facilement absorbé par les cellules, mais son précurseur, l'y-EC, l'est.
« L'analyse de divers échantillons de plantes, y compris des fruits, des légumes et des champignons, a révélé que... pour l'y-EC, la pulpe de durian présentait le niveau le plus élevé (~6,98 mg/g DW) [DW - poids sec], suivie de la papaye et de la tomate (~0,14-0,12 mg/g DW) »
https://www.sciencedirect.com/science/
article/abs/pii/S0889157524000097
« Nos résultats indiquent que l'y-glutamylcystéine est la forme préférée de stockage du soufre dans les pulpes de durian... »
https://www.sciencedirect.com/science/
article/abs/pii/S0925521423002946
L'y-glutamylcystéine (convertie intracellulairement en glutathion) est une molécule ayant un potentiel dans le traitement de la tuberculose.
« Le glutathion modifie efficacement la réponse immunitaire contre la tuberculose... En raison de ces propriétés immunomodulatrices, on a émis l'hypothèse que le GSH [glutathion] ferait partie d'un traitement d'appoint efficace contre l'infection par Mycobacterium tuberculosis (M. tb) ».
https://www.ncbi.nlm.nih.gov/pmc/
articles/PMC10216386/

